1.2.1 Incidence et vaccination
Selon l’OMS, en 2022, la couverture vaccinale mondiale pour la rougeole avait atteint 83 % pour la 1ère dose et 74% pour la 2ème dose (Figure 1.5). Toutefois, seulement 34% des pays dans le monde avaient atteint une couverture vaccinale pour la première dose supérieure ou égale à 95%.
Figure 1.5 - Nombre de cas reportés par année et couverture vaccinale rougeole 1ère et 2ème dose (VAR 1 et VAR 2), 1994-2023
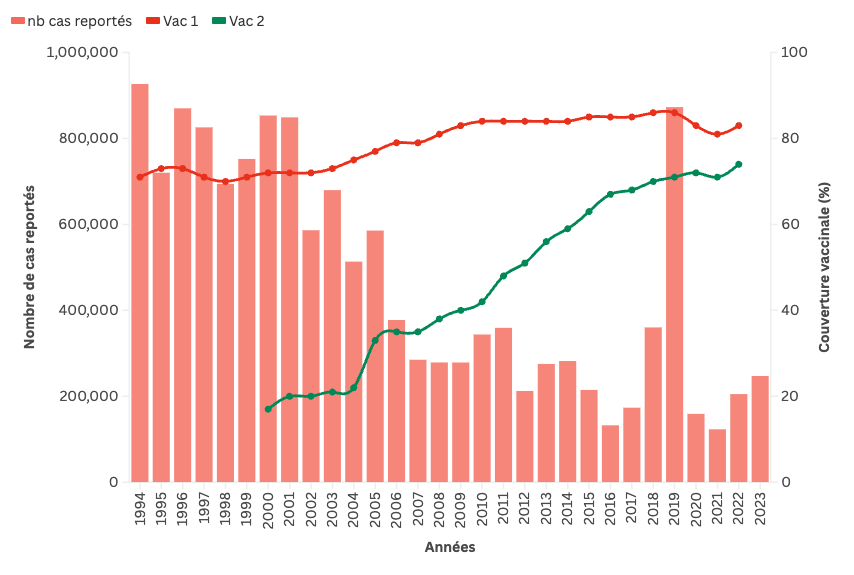
Source : graphe et courbes réalisés à partir des données du site Web de l’OMS
[1]Citation 1.WHO Immunization Data portal - Detail Page. Immunization Data. Accessed April 2, 2024.
https://immunizationdata.who.int/global/wiise-detail-page/measles-vaccination-coverage, [2]Citation 2.WHO Immunization Data portal - Detail Page. Immunization Data. Accessed April 2, 2024.
https://immunizationdata.who.int/global/wiise-detail-page/measles-vaccination-coverage
La vaccination permet de contrôler la rougeole et modifie l’épidémiologie de la maladie.
Ces modifications sont liées :
Au mécanisme d’action du vaccin : le vaccin protège la personne contre l’infection ; il réduit le nombre de personnes susceptibles et par conséquent, la transmission du virus ;
A la couverture vaccinale : lorsque plus de 95% de la population est vaccinée, la transmission est réduite et le risque d’exposition au virus est faible pour toute la population. C’est ce qu’on appelle l’immunité collective ou immunité de groupe : les personnes non vaccinées sont d’autant plus protégées que le groupe de personnes vaccinées qui les entoure est important.
Une couverture vaccinale élevée aura pour effet de :
Réduire le groupe des susceptibles
Diminuer l'incidence et la mortalité de la rougeole
Augmenter la proportion de vaccinés parmi les cas
Modifier la répartition par âge des cas
Allonger les intervalles entre les épidémies
Incidence, mortalité et intervalles inter-épidémiques
Lorsque la couverture vaccinale augmente et se maintient à un niveau élevé, on observe une diminution de l’incidence et un espacement des flambées épidémiques. Seul le maintien d’une couverture vaccinale très élevée (plus de 95%) empêche la survenue d’épidémies.
La figure ci-dessous illustre l’évolution de l’incidence de la rougeole et des risques épidémiques en fonction des couvertures vaccinales obtenues par la primovaccination (une dose à partir de l’âge de 9 mois).
Figure 1.6 - Couverture vaccinale, incidence et intervalles inter-épidémiques
| Couverture vaccinale faible (moins de 50%) | |
L’incidence est élevée dans la population La rougeole sévit à l’état endémique avec | 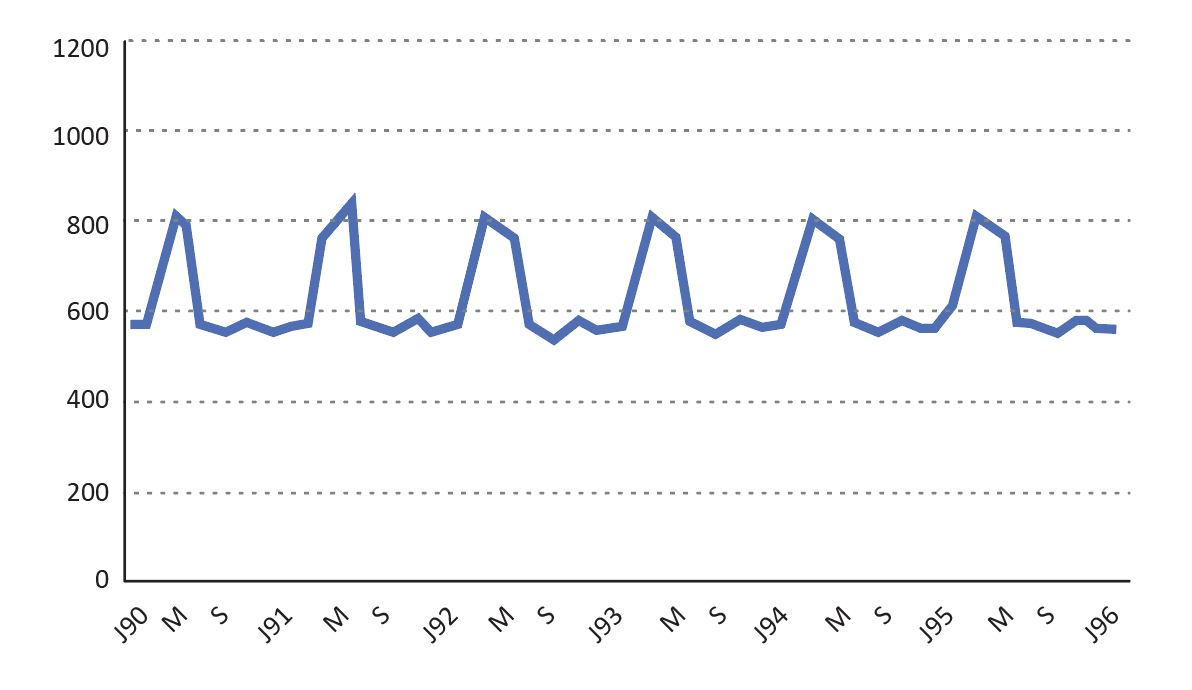 |
| Couverture vaccinale moyenne (60-80%) | |
L’incidence diminue considérablement La rougeole sévit toujours à l’état | 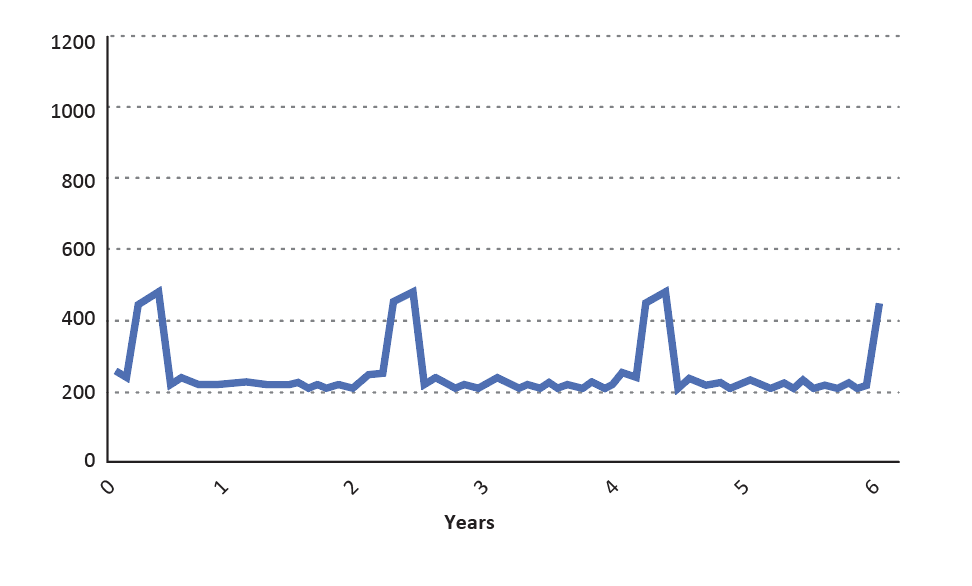 |
| Couverture vaccinale élevée (plus de 80%) | |
L’incidence est faible dans la population. La rougeole est toujours endémique mais | 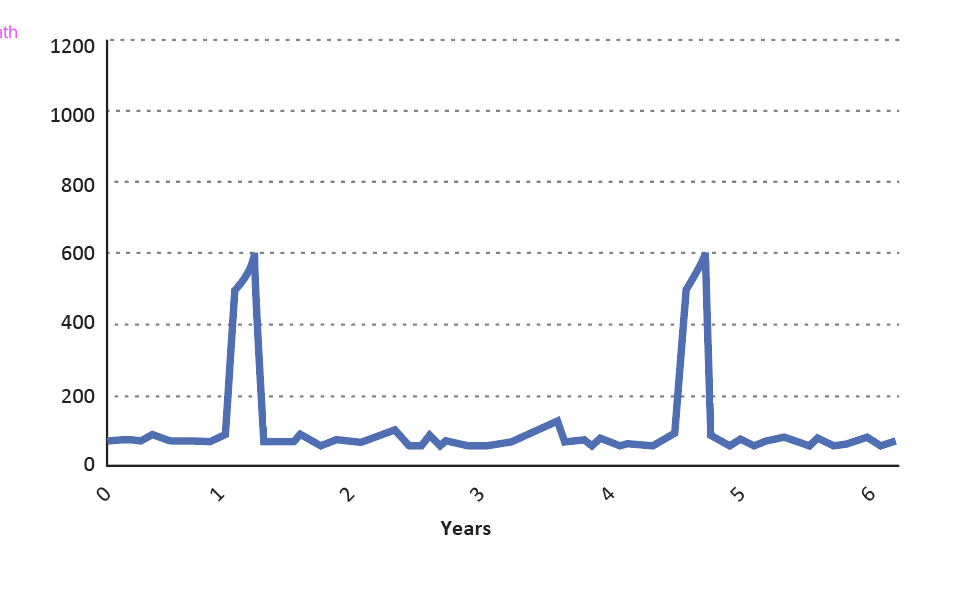 |
Source : MSF/Epicentre
Groupe des susceptibles
Ce groupe comprend les personnes non vaccinées et les personnes n’ayant pas répondu à la vaccination (une seule dose de vaccin administrée à partir de 9 mois entraine une séroconversion chez 80 à 95% des enfants selon les études).
Exemple : Estimation du nombre de susceptibles dans une population de 110 000 enfants de moins de 5 ans :
| Couverture vaccinale 90% | 10% de non vaccinés ............11 000 |
| Efficacité vaccinale 90% (99 000 vaccinés) | 10% de non répondants ..........9 900 |
| Total des susceptibles .........20 900 |
Si l’on suppose que dans une population :
Les activités de vaccination contre la rougeole sont stables (une dose pour les 9-11 mois) et atteignent une couverture de 75%, cela signifie que, chaque année, la fraction non protégée du groupe des 9-11 mois de l’année se cumule aux susceptibles déjà présents dans la population.
Il n’y a pas d’’activités de routine complémentaire (administration de la 2e dose et/ou campagne de vaccination).
Alors le virus circule toujours dans la population mais la transmission est faible et peu de cas se déclarent.
Le cumul des susceptibles s’opère d’année en année jusqu’à atteindre une taille critique. On observe alors une augmentation importante du nombre de cas, voire une épidémie qui touche les personnes susceptibles de toutes les classes d’âge (y compris les plus âgées).
Si l’épidémie a été de grande ampleur, la majorité des susceptibles dans la population aura été touchée et sera désormais immunisée. Un nouveau groupe de susceptibles commencera à se former à partir des nouvelles naissances de l’année (Voir Figure 1.7).
Figure 1.7 - Exemple de cumul des susceptibles sur plusieurs années
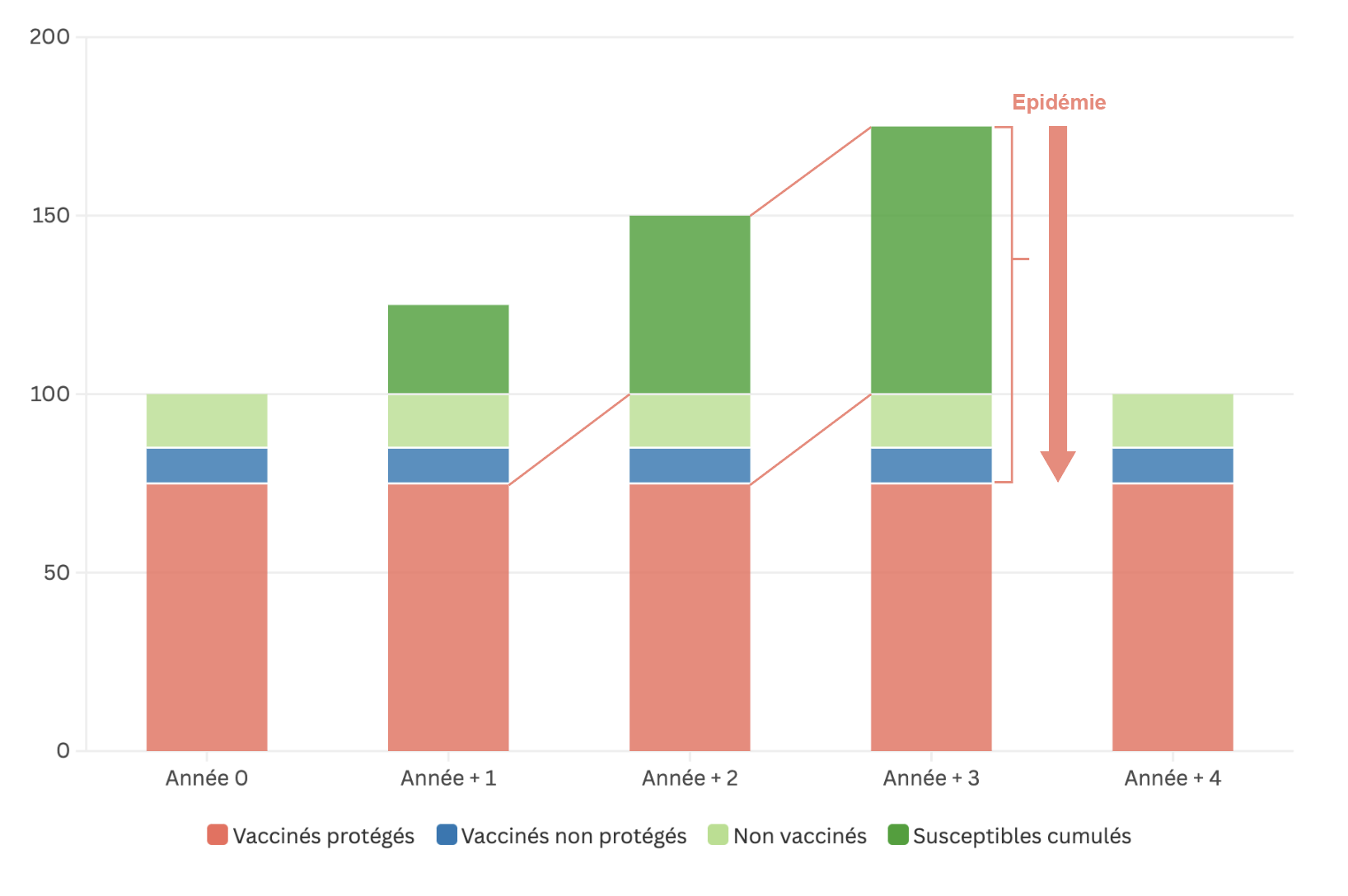
Remarque : on suppose ici qu’il n’y avait pas de sujets susceptibles à l’année 0 et que l’épidémie déclarée à l’année + 3 a réduit le groupe de susceptibles à néant à la fin de l’année, ce qui n’est jamais le cas dans la réalité.
Proportion de vaccinés parmi les cas
L’augmentation de la couverture vaccinale entraîne une forte diminution du nombre de cas. Parallèlement, la proportion de vaccinés parmi les cas déclarés augmente. La plupart de ces cas sont alors dus à un échec vaccinal.
Exemple de variation de la proportion de vaccinés parmi les cas de rougeole avec des couvertures vaccinales de 40 et 80% :
Hypothèses : Incidence annuelle chez les enfants | Couverture vaccinale 40% | Couverture vaccinale 80% | |
| Nombre total d’enfants | 100 000 | 100 000 | |
| Non vaccinés | Nombre d’enfants | 60 000 | 20 000 |
| Nombre de cas | 30 000 | 10 000 | |
| Vaccinés | Nombre d’enfants | 40 000 | 80 000 |
| Nombre de cas | 2 000 | 4 000 | |
| Nombre total de cas | 32 000 | 14 000 | |
| Proportion de vaccinés parmi les cas | 6,3% | 28,6% | |
1.2.2 Facteurs de risque épidémique
Les facteurs de risque épidémique doivent être clairement identifiés pour contrôler les flambées et prioriser les activités de prévention et de riposte. Ils sont liés à la taille du groupe de susceptibles et à la fréquence d’exposition au virus.
Taille du groupe de susceptibles
- Si le taux de natalité est élevé (≥ 4%), la proportion d’enfants (et donc la dimension du groupe de susceptibles potentiels) est grande.
- Si la couverture vaccinale est insuffisante, le cumul des susceptibles s’opère d’année en année et atteint rapidement une masse critique (Voir Figure 1.7). L’OMS considère que lorsque le nombre de susceptibles dans la population est supérieur à une cohorte de naissances annuelle, le risque épidémique est très élevé [3]Citation 3.Weekly epidemiological record Relevé épidémiologique hebdomadaire [Internet]. World Health Organization. Available from: https://iris.who.int/bitstream/handle/10665/255149/WER9217.pdf?sequence=1 .
Fréquence d’exposition au virus
Plus la population est dense, plus les personnes sont exposées à un foyer de transmission intense du fait de la promiscuité. Les risques sont plus élevés pour :
Les personnes vivant en zone urbaine précaire
Les populations déplacées ou réfugiées
Les personnes fréquentant les salles d’attente de structures de santé (mauvaise aération, regroupement de personnes et présence de cas de rougeole)
Les personnes regroupées en institution (services de pédiatrie, écoles, orphelinats, centre de nutrition, prisons, etc.)
L’entourage d’un enfant malade (transmission intra-domiciliaire
Lorsque l’accès aux soins est faible, les enfants sont moins vaccinés (accès réduit à la vaccination) et le diagnostic de rougeole est retardé (plus de personnes à risque d’être en contact avec le malade).
1.2.3 Description des épidémies
Saisonnalité et propagation
En zone tropicale, la transmission augmente à la fin de la saison des pluies et s’intensifie pendant toute la saison sèche.
En zone tempérée, les cas surviennent typiquement à la fin de l’hiver et au début du printemps.
Classiquement, la maladie se propage des zones à forte densité vers les zones à faible densité de population.
En milieu rural, où la transmission est plus faible, les flambées épidémiques sont généralement localisées, plus espacées et de moins grande ampleur qu’en milieu urbain.
Durée et ampleur
La durée des épidémies varie de quelques semaines à plusieurs mois.
L’étude de 5 épidémies en zone urbaine (voir ci-dessous), où aucune intervention précoce n’avait eu lieu, a révélé des durées d’épidémies supérieures à 6 mois et un nombre de cas extrêmement variable (2 500 à plus de 53 000).
Figure 1.8 - Durée et ampleur des épidémies, quelques exemples
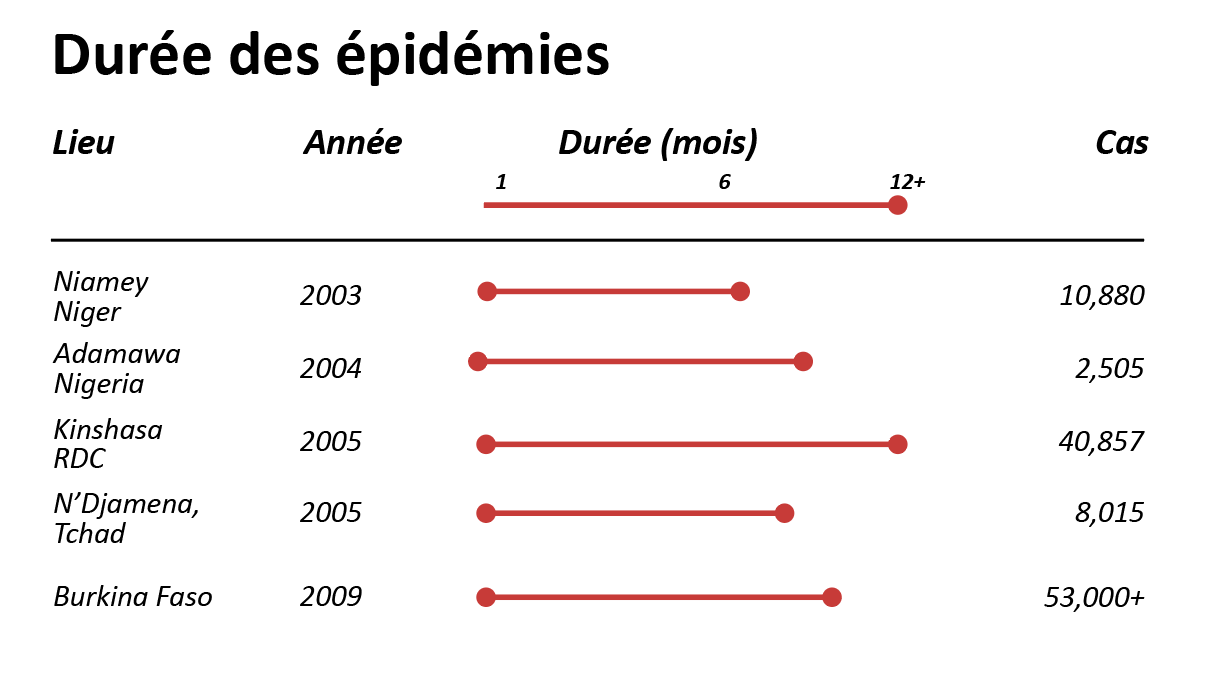
La durée et l’ampleur des épidémies sont liées à :
La taille et à la densité de la population exposée
La rapidité d’extension géographique de la maladie
La couverture vaccinale antérieure et la taille de la cohorte de susceptibles
La mobilité de la population (afflux de personnes susceptibles)
La rapidité de mise en place d’une vaccination réactive
Rapidité d’extension
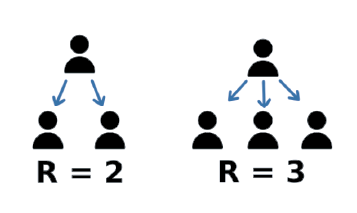
Le nombre de reproduction R représente le nombre moyen de cas secondaires produits à partir d’un cas source. C’est l’indicateur utilisé pour estimer la vitesse de croissance d’une épidémie. Lorsque sa valeur est égale à 1, chaque cas pourra infecter une personne supplémentaire et le taux de transmission sera stable, ce qui indique une transmission endémique. Des valeurs supérieures à 1 indiquent une transmission épidémique. Plus la valeur du nombre de reproduction est élevée, plus l’épidémie se propage rapidement.
Le nombre de reproduction dépend de plusieurs facteurs :
La durée de contagiosité de la maladie
La probabilité de transmission de la maladie à chaque contact
La proportion de susceptibles parmi la population
Le niveau de contact entre les individus d’une population
Le nombre de reproduction de base (R0) correspond à la valeur de R dans une population entièrement susceptible à la maladie (non protégée). Le R0 de la rougeole a une valeur élevée, les valeurs exactes variant en fonction du lieu. La littérature suggère que chaque cas de rougeole infecterait alors 12 à 18 personnes
[4]Citation 4.Guerra FM, Bolotin S, Lim G, et al. The basic reproduction number (R₀) of measles: a systematic review. Lancet Infect Dis. 2017;17(12):e420-e428.
https://doi.org/10.1016/s1473-3099(17)30307-9
et certaines études évoquent une fourchette potentiellement plus large.
Dans une zone où la population est partiellement vaccinée ou a déjà été touchée par le virus, ce qui est le cas partout dans le monde aujourd’hui, le nombre de reproduction est moins élevé et est appelé le R effectif. Le nombre de reproduction effectif estime la valeur de R0 dans la réalité, en tenant compte du niveau de personnes non-susceptibles dans la population (dû à la vaccination ou à une infection antérieure). Le R effectif est un indicateur utile pour déterminer si une épidémie continue de se développer et à quelle vitesse. Les valeurs supérieures à 1 indiquent que l’épidémie est toujours en phase de croissance
[5]Citation 5.Grais R, Ferrari MJ, Dubray C, Bjørnstad ON, Grenfell BT, Djibo A, Fermon F, Guérin PJ. Estimating transmission intensity for a measles epidemic in Niamey, Niger: lessons for intervention. Trans R Soc Trop Med Hyg. 2006;100(9):867-873.
doi: 10.1016/j.trstmh.2005.10.014
.
Deux exemples d’épidémies de rougeole et de réponses vaccinales sont présentés en Annexe 1.
- 1.
WHO Immunization Data portal - Detail Page. Immunization Data. Accessed April 2, 2024.
https://immunizationdata.who.int/global/wiise-detail-page/measles-vaccination-coverage - 2.
WHO Immunization Data portal - Detail Page. Immunization Data. Accessed April 2, 2024.
https://immunizationdata.who.int/global/wiise-detail-page/measles-vaccination-coverage - 3.
Weekly epidemiological record Relevé épidémiologique hebdomadaire [Internet]. World Health Organization. Available from: https://iris.who.int/bitstream/handle/10665/255149/WER9217.pdf?sequence=1
- 4.
Guerra FM, Bolotin S, Lim G, et al. The basic reproduction number (R₀) of measles: a systematic review. Lancet Infect Dis. 2017;17(12):e420-e428.
https://doi.org/10.1016/s1473-3099(17)30307-9 - 5.
Grais R, Ferrari MJ, Dubray C, Bjørnstad ON, Grenfell BT, Djibo A, Fermon F, Guérin PJ. Estimating transmission intensity for a measles epidemic in Niamey, Niger: lessons for intervention. Trans R Soc Trop Med Hyg. 2006;100(9):867-873.
doi: 10.1016/j.trstmh.2005.10.014