Déchirure de la paroi utérine, dans la majorité des cas au cours du travail.
Dans une structure SONUB ou SONUC, la surveillance de l’évolution du travail sur le partogramme et l’utilisation rationnelle et contrôlée de l’oxytocine et des prostaglandines permet de réduire de risque de rupture utérine.
3.3.1 Circonstances de survenue
- Obstruction du travail.
- Grande multipare (5 accouchements ou plus).
- Utilisation abusive d’utérotonique (oxytocine ou misoprostol).
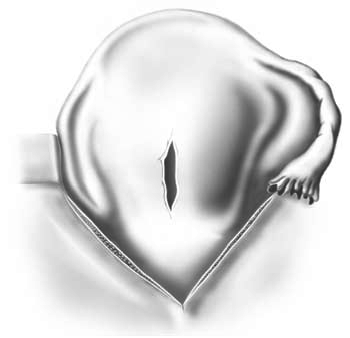
- Antécédent de chirurgie de l’utérus : césarienne notamment corporéale (Figure 3.2), perforation utérine, myomectomie.
Figure 3.2 - Rupture utérine sur cicatrice de césarienne corporéale
3.3.2 Diagnostic
Le diagnostic est clinique. La rupture peut être diagnostiquée au cours du travail ou après l’accouchement. Les symptômes peuvent être initialement discrets notamment en cas d’utérus cicatriciel. Cependant, la plupart du temps, les signes sont évidents.
Au cours du travail
- En cas de rupture imminente :
- agitation maternelle ;
- douleur abdominale sévère croissante, persistante entre les contractions, défense abdominale ;
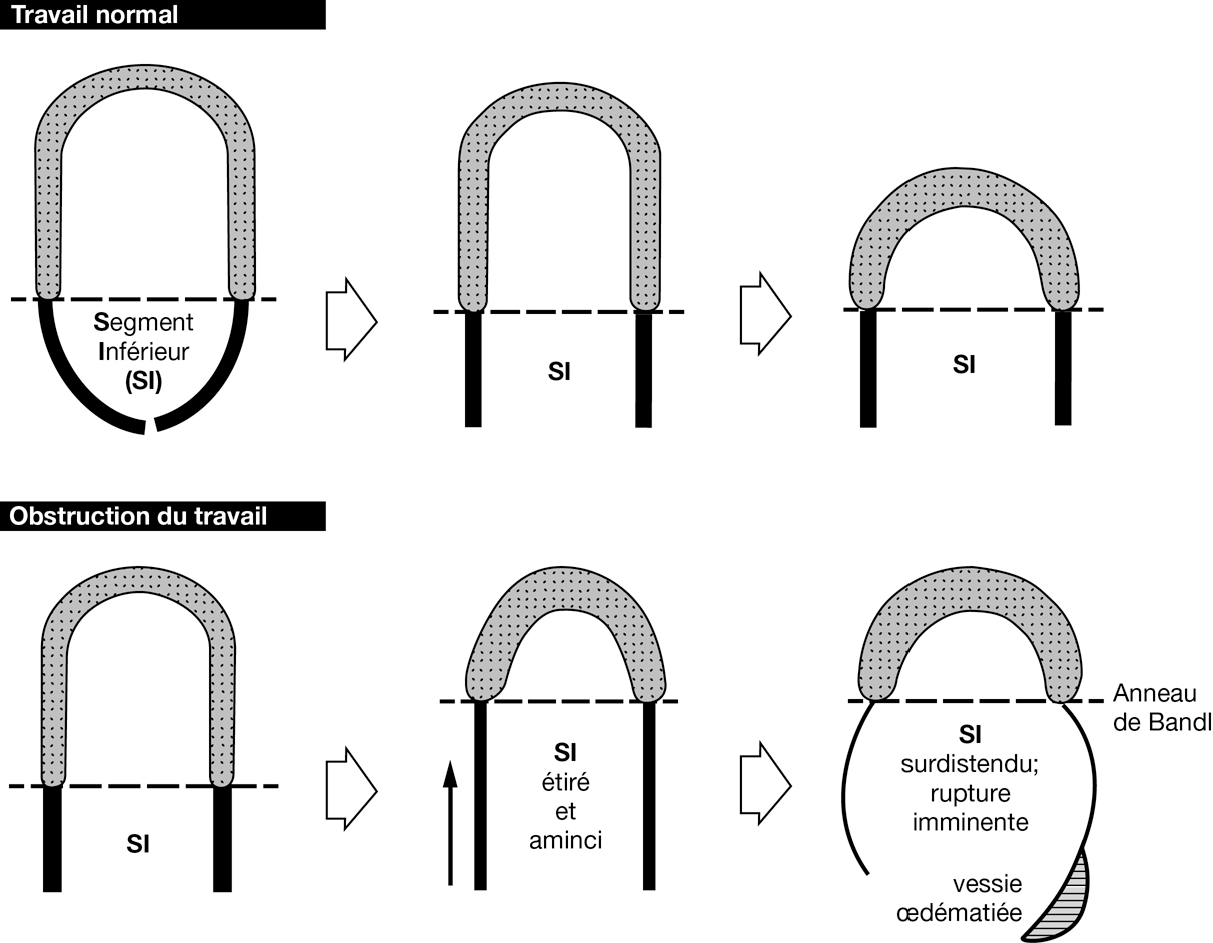
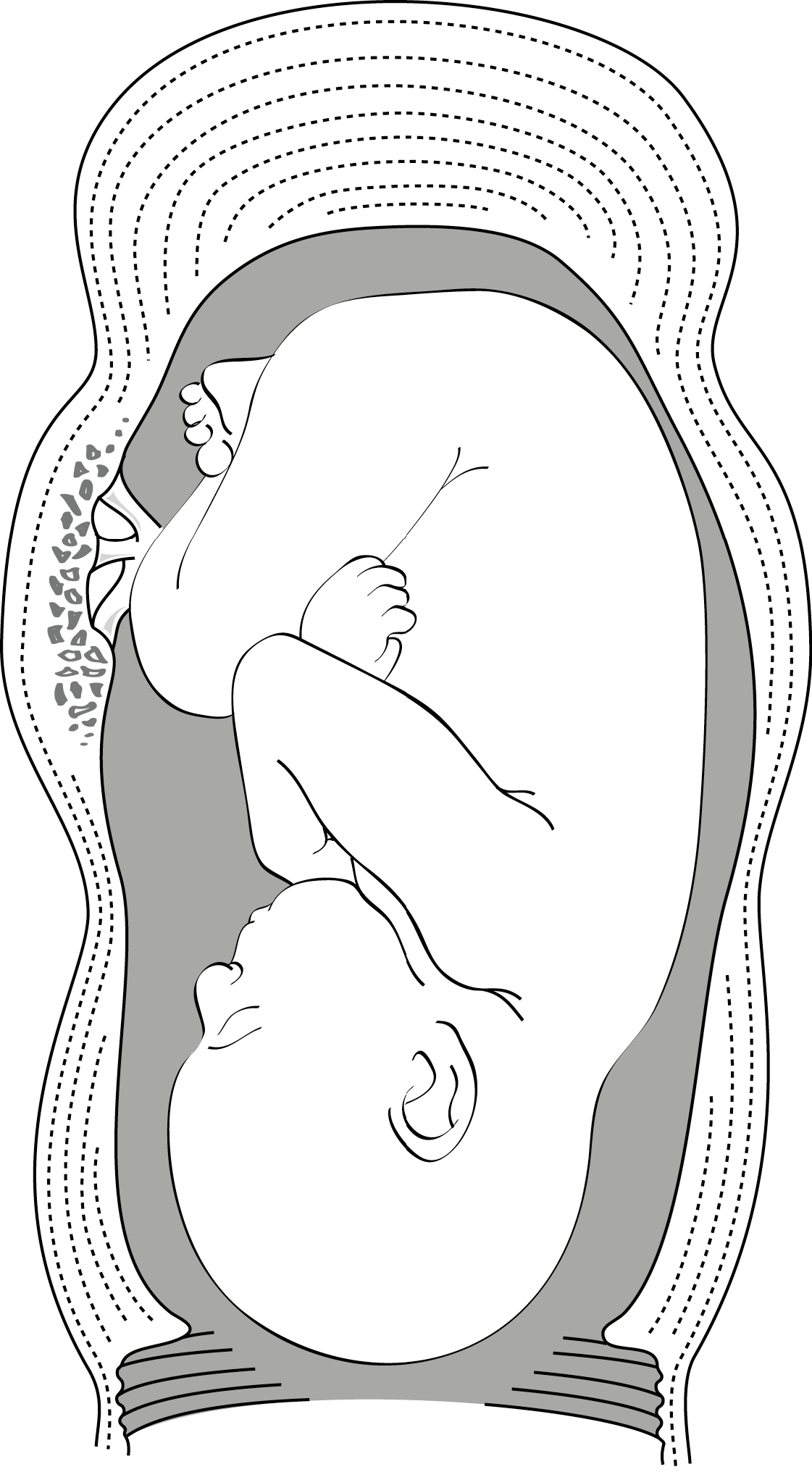
- souvent, anneau de Bandl (Figures 3.3 et 3.4), signe d’une obstruction du travail. Au premier abord, l’anneau de Bandl peut ressembler à un globe vésical.
Figure 3.3 - Mécanisme de formation de l'anneau de Bandl
a
Citation
a.
D'après Primary Surgery Vol.1 – Non-Trauma: The surgery of labour. German Society of Tropical Surgery.
http://www.primary-surgery.org/ps/vol1/html/sect0016.html
Figure 3.4 - Pré-rupture : utérus en sablier, anneau de Bandl
- En cas de rupture :
- douleur scapulaire ou douleur majorée à l’inspiration, signe d’hémopéritoine. Parfois la douleur est soudaine lors d’une contraction et la patiente décrit une sensation de « déchirure ». La douleur peut être moins franche en cas de rupture utérine postérieure.
- choc hypovolémique lié à l’hémorragie (pouls rapide ou filant ou imprenable, pression artérielle très basse ou imprenable, tachypnée, pâleur, sensation de froid, peau moite, agitation et anxiété).
- arrêt des contractions.
- ralentissement du rythme cardiaque fœtal ou absence de bruits du cœur fœtal.
- parfois sensation de palpation du fœtus juste sous la peau en cas de rupture large complète. Fœtus mort en général.
Après l'accouchement
Une rupture peut être découverte au cours d’une hémorragie : l’exploration utérine après la délivrance placentaire révèle la rupture.
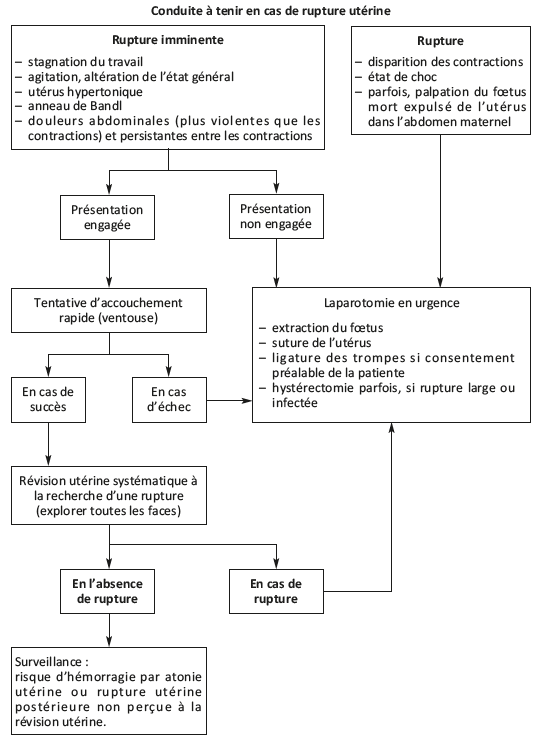
3.3.3 Conduite à tenir
Voir aussi l'algorithme.
- Poser 2 voies veineuses de gros calibre (cathéter 16-18G) et perfuser du Ringer lactate.
- Mesurer le pouls et la pression artérielle ; évaluer l’importance des saignements.
- Insérer une sonde de Foley.
- Laparotomie en urgence avec césarienne rapide, remplissage vasculaire et dans la plupart des cas, transfusion.
- Selon la nature de la rupture, l’état de la patiente, le délai entre la rupture et la laparotomie, les signes infectieux, l’utérus est suturé ou une hystérectomie est réalisée.
Limiter au maximum la durée de l’intervention car ces patientes sont très souvent en mauvais état général, notamment anémiées.
Préférer la voie médiane sous-ombilicale (meilleure exposition), parfois prolongée en para-ombilicale.
La brèche est le plus souvent segmentaire, antérieure et basse. Élargir cette brèche pour pouvoir extraire le fœtus.
Vérifier l’intégrité de la vessie qui peut avoir été lésée si elle est très adhérente au segment inférieur (suture par surjet en un ou deux plans et cathétérisme vésical pendant 7 jours minimum).
Tenter de suturer chaque fois que possible. Avant de suturer le muscle utérin, régulariser les berges déchiquetées, contuses.
En cas de signes d’infection utérine, de rupture étendue avec contusion péri-lésionnelle importante ou d'impossibilité de suturer la rupture, réaliser une hystérectomie sub-totale avec conservation des ovaires.
Compte-tenu du risque de nouvelle rupture utérine lors d’une grossesse ultérieure, une ligature tubaire bilatérale peut être conseillée ou indiquée. Elle est au mieux discutée avant l’intervention et doit être réalisée avec le consentement de la patiente.
Conduite à tenir en cas de rupture utérine
- (a)D'après Primary Surgery Vol.1 – Non-Trauma: The surgery of labour. German Society of Tropical Surgery.
http://www.primary-surgery.org/ps/vol1/html/sect0016.html