تحدث التمزقات أثناء الولادة، وتكون أكثر شيوعًا في حالات وذمة عنق الرحم، كبر حجم الجنين، أو الولادة بالأدوات (استخدام المِلقط أو الاستخراج بالتخلية (آلة الشفط (الممحجم))).
يجب توفر طقم معقم يحوي مباعيد مهبلية وأدوات طويلة في كل جناح (عنبر) ولادة لاستكشاف وعلاج تمزقات عنق الرحم والمهبل العميقة.
1.5.8 التشخيص
يتم الاشتباه في حدوث التمزق في حالات النزف التالي للولادة عند انكماش الرحم بشكل جيد واستبعاد تمزق الرحم.
يتم اكتشاف مصدر النزف أثناء فحص قناة الوِلادة، مع الفحص الدقيق للمهبل وعنق الرحم باستخدام اثنين من المباعيد المهبلية.
2.5.8 التدبير العلاجي
– إدخال خط وريدي (قثطار قياس 16G-18G)، وتطبيق محلول رينغر لاكتات أو محلول كلوريد الصوديوم 0.9%.
– في حالة فقدان الدم > 500 مل، انظر القسم 2.8.
– إن أمكن، إجراء التخدير النخاعي أو العام للحصول على رؤية جيدة.
– تكون هناك حاجة عادةً لوجود أحد المساعدين لعرض الأنسجة باستخدام المباعيد. ومن الضروري وجود إضاءة جيدة.
– مسح منطقة العِجان بمحلول البوفيدون اليودي 10%.
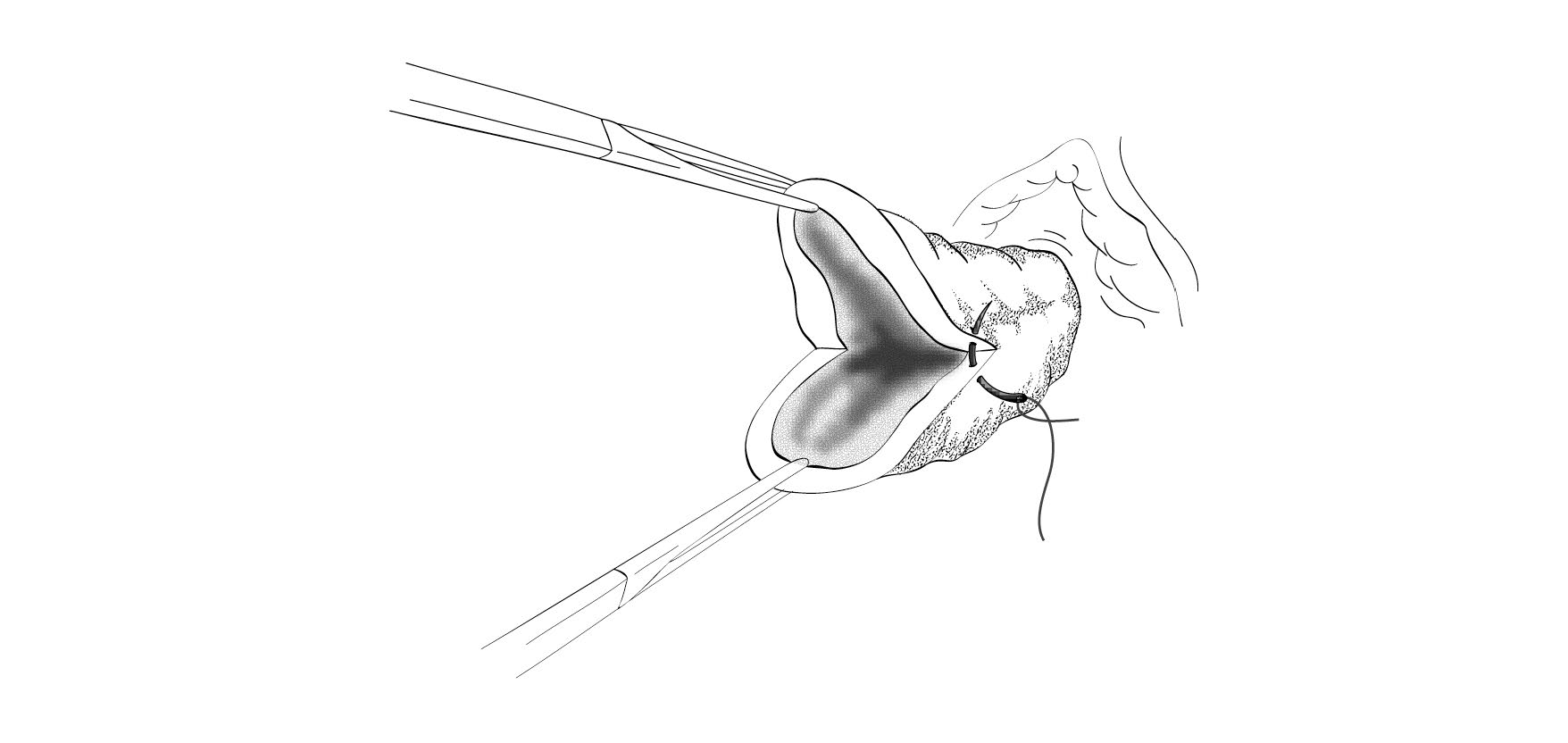
– يتم سحب عنق الرحم نحو الخارج برفق باستخدام مِلقط غير راضح (مثل المِلقط الحلقي)، وتقييم مدى التمزق:
• تمزق صغير في عنق الرحم، ونزف طفيف: يجب أن يلتئم بشكل تلقائي بدون خياطة وبدون حدوث مضاعفات.
• تمزق أكبر في عنق الرحم، ونزف غزير: يجب خياطة عدة غرز على شكل X (الخياطة على شكل 8) في طبقة واحدة باستخدام خيط ممتص (قابل للامتصاص) نوع Dec 3 (2/0). يجب خياطة الغرزة الأولى فوق قمة الانهتاك للسيطرة على الشرايين المنكمشة (الشكل 8.8).
• يجب أيضًا خياطة جدران المهبل في حال نزف الانهتاك. في حالة الانهتاكات المهبلية المتعددة مع أنسجة سهلة التفتت (هشة) تتمزق عند الخياطة، يتم إدخال حشوة (كمادة) مهبلية ثم إزالتها بعد 24 ساعة. يجب إدخال قثطار فولي أثناء وجود الحشوة (الكمادة) في موضعها.
• في حال امتداد التمزق إلى الرحِم (القطعة السفلية)، يجب نقل المريضة إلى الجراحة لإجراء بضع (شق) البطن.
الشكل 8.8 - تمزق عنق الرحم