إزالة حطام (بقايا) المشيمة بعد الإجهاض الناقص (غير المكتمل) أو التوليد غير المكتمل للمشيمة، باستخدام أداة (المِكشطة).
1.6.9 الدواعي
- المشيمة المحتبسة أو الجلطات الدموية بعد الإجهاض الناقص (غير المكتمل):
لا يعد الكشط الخيار الأمثل، ويستخدم فقط:
- قبل 13 أسبوع منذ آخر دورة شهرية: الشفط اليدوي بالتخلية غير متوفر أو غير فعال.
- بعد 13 أسبوع منذ آخر دورة شهرية: توسع عنق الرحم بشكل طبيعي غير كاف لإجراء الكشط الإصبعي.
- المشيمة المحتبسة أو الجلطات الدموية بعد الولادة:
- مباشرةً بعد الولادة، دائمًا ما توجد إمكانية لإجراء استكشاف الرحم أو الكشط الإصبعي؛ ولا يوجد سبب لإجراء الكشط بالأدوات.
- بعد الولادة، يستخدم الكشط بالأدوات فقط في ظروف استثنائية، عندما يكون توسع عنق الرحم بشكل طبيعي غير كاف للسماح باستكشاف الرحم أو الكشط الإصبعي.
2.6.9 الاحتياطات
يجب القيام بهذا الإجراء في مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الشاملة (CEmONC).
3.6.9 الأدوات
طقم أدوات الكشط:
- 1 مجموعة من 3 مكاشط ذات حافة كليلة (غير حادة).
- 1 ملقط أنسجة ديباكي.
- 2 مباعيد مهبلية.
- 8 مُوسِّعَات هيغار للرحم (4، 6، 8، 10، 12، 14، 16، 18 مم).
- 1 ملقط بوتزي خُطافيّ.
- 1 منظار مهبلي كولين.
- 1 مسبار رحمي.
- 1 ملقط ضماد تشيرون.
- 1 حُنْجود (وعاء صغير) سعة 100 مل.
- 1 سلة للأدوات من الفولاذ غير القابل للصدأ.
4.6.9 الطريقة
يجب اتباع الاحتياطات المشتركة لجميع الإجراءات داخل الرحم (القسم 1.1.9).
تحضير المريضة
- في حال كانت المريضة تعاني من التهاب عنق الرحم القيحي أو عدوى الحوض، يجب بدء العلاج بالمضادات الحيوية قبل إجراء الكشط (زيادة خطورة حدوث انثقاب الرحم). للعلاج بالمضادات الحيوية، انظر القسم 6.6.9.
- في حالة الإجهاض الناقص (غير المكتمل) في الثلث الثاني من الحمل أو بعد الولادة: العلاج الوقائي بالمضادات الحيوية (سيفازولين أو أمبيسيلين بالحقن الوريدي البطيء
أCitation أ.بالنسبة للمريضات اللاتي لديهن سابقة تفاعلات فرط التحسس الفورية من البنسيلين (شرى، مشاكل تنفسية أو وذمة): كليندامايسين الوريدي 900 ملغ جرعة واحدة + جنتامايسين الوريدي 5 ملغ/كغ جرعة واحدة.
، 2 غ جرعة واحدة).
- تحضير عنق الرحم: كما في الشفط اليدوي بالتخلية (القسم 4.5.9).
التخدير العام أو النخاعي
في حال عدم توفره، يتم استخدام تمهيد التخدير + الإحصار حول عنق الرحم كما في الشفط اليدوي بالتخلية (القسم 4.5.9).
توسيع عنق الرحم
كما في الشفط اليدوي بالتخلية (القسم 4.5.9).
الكشط
الشكل 3.9 - الكشط
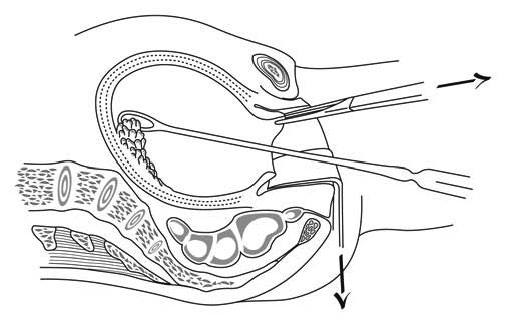
- باستخدام إحدى اليدين، يتم سحب مِلقط بوتزي المثبت بعنق الرحم مع إبقاء الشد لوضع عنق الرحم وجسم الرحم بأفضل محاذاة ممكنة.
- يجب اختيار أكبر مِكشطة ممكنة، فكلما كانت المِكشطة أصغر كلما كانت خطورة حدوث الرضح أعلى. يُحدد المقاس بمقدار التوسع الذي يمكن الحصول عليه باستخدام المُوسِّعات.
- يمكن استخدام المِسبار، لكنه ليس إلزاميًا. ويمكن ايضًا تقييم عمق الرحم عبر إدخال المِكشطة برفق نحو قاع الرحِم وملاحظة الطول الذي تم إدخاله.
- يتم الاستكشاف بدءًا من قاع الرحِم باتجاه الأسفل نحو عنق الرحم، لإحضار الحطام (البقايا) للخارج، مع تجنب حدوث الانثقاب. يتم الإمساك بالمِكشطة بخفة بين إصبعيّ الإبهام والسبابة، مع إراحة المقبض على أطراف الأصابع الأخرى، مما يسمح بحركة تذبذبية. يجب عدم إمساك المِكشطة بكامل اليد.
يعتبر الهدف فصل الحطام (البقايا) بدون كشط الأغشية المخاطية. ليس من الضروري توقع الشعور بملمس رملي عبر المكشطة عندما يكون الكشط عميقًا للغاية.
عند انتهاء الإجراء، يجب التأكد من اكتمال تفريغ الرحم: عدم خروج المزيد من الأنسجة مع المِكشطة. الشعور بملمس خشن عند مرورها فوق سطح الرحم بأكمله.
5.6.9 متابعة المريضة
بعد الإجهاض
نفس المتابعة والنصح كما في بعد الشفط اليدوي بالتخلية (القسم 5.5.9).
بعد الولادة
تطبيق أوكسيتوسين بشكل روتيني بالحقن العضلي أو بالحقن الوريدي البطيء: 5 أو 10 وحدات دولية.
6.6.9 المضاعفات
النزف المستمر
- عدم اكتمال تفريغ الرحم: يجب البدء من جديد.
- الوني الرحمي: تطبيق 5-10 وحدات دولية من أوكسيتوسين بالحقن الوريدي البطيء.
- انهتاكات المهبل أو عنق الرحم (شائعة مع حالات الإجهاض غير الآمن): يجب خياطتها في حال الضرورة.
انثقاب الرحم
- انثقاب الرحم بواسطة المُوسِّعات أو المكاشِط: النزف، دخول الأداة بشكل عميق للغاية، والألم.
- العلاج هو التزام الراحة بالإضافة إلى المضادات الحيوية لمدة 5 أيام:
أموكسيسيلين/حمض الكلافولانيك الفموي (الجرعات يعبر عنها بالأموكسيسيلين)
نسبة 1:8: 3000 ملغ في اليوم (2 قرص عيار500/ 62.5 ملغ 3 مرات في اليوم).
نسبة 1:7: 2625 ملغ في اليوم (1 قرص عيار 875/ 125 ملغ 3 مرات في اليوم).
أو
أموكسيسيلين الفموي: 1 غ 3 مرات في اليوم + ميترونيدازول الفموي: 500 ملغ 3 مرات في اليوم.
في حالة الحمى المصحوبة بإفرازات مهبلية كريهة الرائحة، يجب تطبيق العلاج لمدة 10 أيام.
- في حال كانت المريضة في مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الأساسية (BEmONC) تتم إحالتها إلى مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الشاملة (CEmONC).
- يجب مراقبة العلامات الصِفاقية (الألم أو منعكس الدفاع العضلي) خلال الأيام التالية. يستلزم ظهور هذه العلامات إجراء بضع (شق) البطن لاستكشاف وجود آفات محتملة في أعضاء البطن.
- إمكانية إصابة المثانة ثم حدوث ناسور لاحقًا بشكل محتمل، في حال عدم إفراغ المثانة قبل الكشط. في حال حدوث ذلك، يجب تركيب قثطار بولي على الفور وتركه في موضعه لمدة 7 أيام؛ حيث يسمح ذلك عادةً بالتئام المثانة.
العدوى
- يجب الوقاية من التهاب بطانة الرحم، التهاب البوق، التهاب البيريتوان (الصِفاق) الحوضي والإنتان الدموي؛ وذلك عبر اتباع التقنية المعقمة بشكل صارم والإجراءات غير الرضحيَّة، وتطبيق العلاج الوقائي بالمضادات الحيوية في حالات ما بعد الولادة والإجهاض في الثلث الثاني من الحمل (القسم 2.1.9).
- لدى المريضة المصابة بحمى مصحوبة بعدوى الحوض، يتم بدء العلاج بالمضادات الحيوية:
أموكسيسيلين/حمض الكلافولانيك الوريدي (الجرعات يعبر عنها بالأموكسيسيلين): 1 غ كل 8 ساعات + جنتاميسين بالحقن العضلي: 5 ملغ/كغ مرة واحدة في اليوم.
أو
أمبيسيلين الوريدي: 2 غ كل 8 ساعات + ميترونيدازول الوريدي: 500 ملغ كل 8 ساعات + جنتاميسين بالحقن العضلي: 5 ملغ/كغ مرة واحدة في اليوم.
يجب متابعة العلاج حتى زوال الحمى (48 ساعة على الأقل)، ثم التغيير إلى:
أموكسيسيلين/حمض الكلافولانيك الفموي (الجرعات يعبر عنها بالأموكسيسيلين) لاستكمال 5 أيام من العلاج
نسبة 1:8: 3000 ملغ في اليوم (2 قرص عيار500/ 62.5 ملغ 3 مرات في اليوم).
نسبة 1:7: 2625 ملغ في اليوم (1 قرص عيار 875/ 125 ملغ 3 مرات في اليوم).
أو
أموكسيسيلين الفموي: 1 غ 3 مرات في اليوم + ميترونيدازول الفموي: 500 ملغ 3 مرات في اليوم، لاستكمال 5 أيام من العلاج.
في حالة الانثقاب، يجب تطبيق العلاج لمدة 10 أيام.
- (أ)بالنسبة للمريضات اللاتي لديهن سابقة تفاعلات فرط التحسس الفورية من البنسيلين (شرى، مشاكل تنفسية أو وذمة): كليندامايسين الوريدي 900 ملغ جرعة واحدة + جنتامايسين الوريدي 5 ملغ/كغ جرعة واحدة.