تمزق في جدار الرحم، في معظم الحالات أثناء المخاض.
يمكن تقليل حدوث تمزق الرحم، في مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الأساسية (BEmONC) أو مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الشاملة (CEmONC)، عبر متابعة تقدم المخاض باستخدام مخطط المخاض (بارتوغراف)، والاستخدام الرشيد للأوكسيتوسين والبروستاغلاندينات.
1.3.3 ظروف حدوث تمزق الرحم
– الولادة المعرقلة.
– تعدد كبير في الولادات (5 ولادات أو أكثر).
– عند استخدام كميات زائدة من مقَويات توتر الرحم (الأوكسيتوسين أو ميزوبروستول).
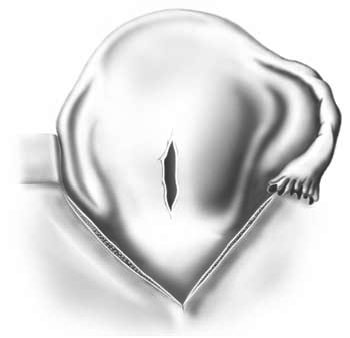
– سابقة إجراء جراحة في الرحم: الولادة بالجراحة القيصرية، خاصة التقليدية (الكلاسيكية) (الشكل 3.2)؛ الرحم المُثَقَّب؛ استئصال الورم العضلي.
الشكل 2.3 - تمزق الرحم عند ندبة ناجمة عن الولادة بالجراحة القيصرية التقليدية (الكلاسيكية)
2.3.3 التشخيص
يكون التشخيص سريريًا. يمكن تشخيص حدوث التمزق أثناء المخاض أو بعد الولادة. على الرغم من أن الأعراض الأولية قد تكون غير ملحوظة، بشكل خاص في حالات وجود ندب في الرحم، إلا أن العلامات عادةً تكون واضحة.
أثناء المخاض
– التمزق الوشيك:
• هياج الأم؛
• ألم بطني شديد متزايد يستمر بين الانقباضات؛ مُنعكس الدفاع العضلي البطني؛
• حلقة باندل (الأشكال 3.3 و 4.3) غالبًا، تعد إحدى علامات الولادة المعرقلة. قد تبدو حلقة باندل للوهلة الأولى شبيهة بالمثانة المنتفخة.
الشكل 3.3 - آلية تكون حلقة باندلأCitation أ.مقتبس منPrimary Surgery Vol.1 – Non-Trauma: The surgery of labour. German Society of Tropical Surgery.
http://www.primary-surgery.org/ps/vol1/html/sect0016.html
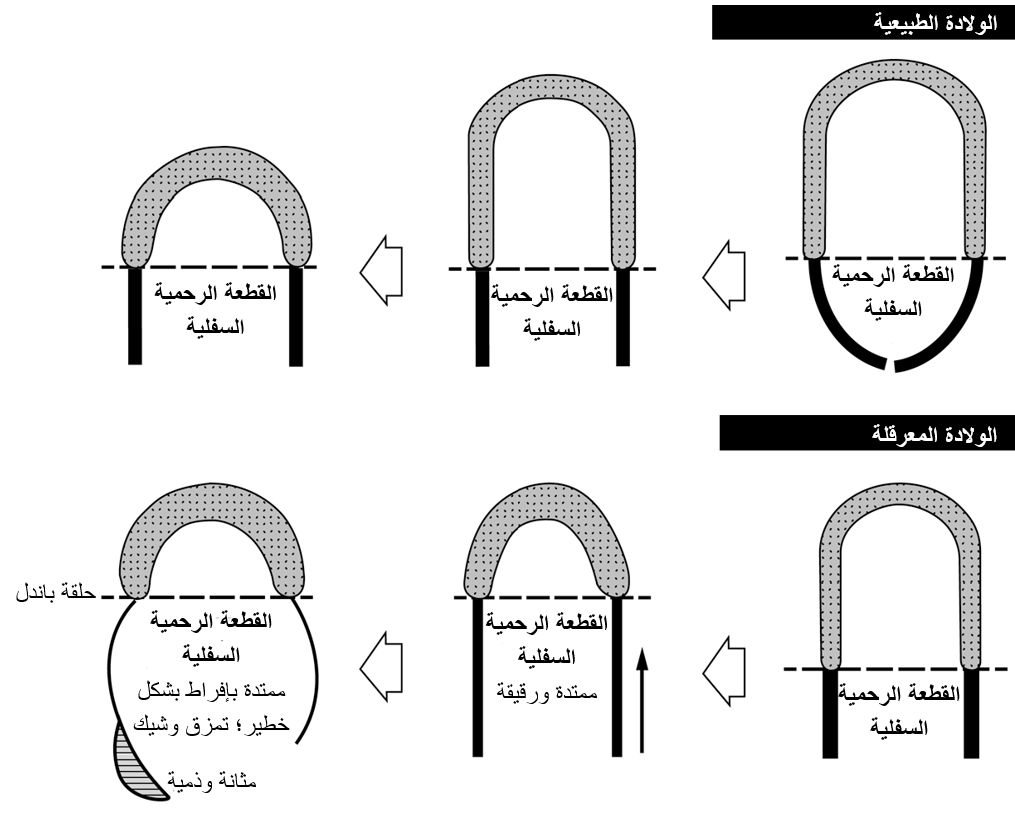
الشكل 4.3 - التمزق الوشيك: الرحم المَخْصور (شبيه بالساعة الرملية) "حلقة باندل"

– التمزق:
• ألم في الكتف أو ألم متزايد عند الشهيق، يعد علامة على تدمِّي الصِفاق. في بعض الأحيان يكون الألم مفاجئًا، أثناء إحدى الانقباضات، وتصف المريضة شعورًا بحدوث "تمزق". قد يكون الألم أقل وضوحًا في حالات تمزق الجزء الخلفي من الرحم.
• صدمة نقص حجم الدم ناجمة عن النزف (نبض سريع أو ضعيف أو غير قابل للجس، ضغط الدم منخفض للغاية أو غير قابل للقياس؛ تسرع النفس، إحساس بالبرودة، ترطب الجلد، هياج أو قلق).
• توقف الانقباضات.
• تباطؤ نبض قلب الجنين أو عدم سماع أصوات قلب الجنين.
• في بعض الأحيان، الشعور بإمكانية جس الجنين أسفل الجلد مباشرةً في حال التمزق الكامل الكبير. عادةً ما يتوفى الجنين.
بعد الولادة
قد يكتشف حدوث التمزق أثناء النزف: استكشاف الرحم بعد إخراج المشيمة يكشف حدوث التمزق.
3.3.3 التدبير العلاجي
انظر أيضًا المخطط.
– تركيب خطين وريديين (قثطار قياس G18-16) وتطبيق محلول رينغر لاكتات.
– قياس نبض القلب وضغط الدم؛ تقييم شدة النزف.
– تركيب قثطار فولي البولي.
– بضع (شق) البطن الطارئ مع الجراحة القيصرية السريعة، تعويض السوائل، وفي معظم الحالات نقل الدم.
– وفقًا لنوع التمزق، وحالة المريضة، والمدة بين حدوث التمزق وإجراء بضع (شق) البطن، ووجود علامات العدوى من عدمه، تتم خياطة الرحم أو استئصاله.
يجب أن تكون مدة الجراحة أقصر ما يمكن، حيث تكون الحالة العامة لهؤلاء المريضات سيئة (مصابات بفقر الدم على وجه الخصوص).
يفضل إجراء البضع (الشق) الجراحي على الخط الناصف (المتوسط) تحت السُرَّة (لرؤية أفضل)، ويمكن أحيانًا مدّه إلى محيط (المنطقة المحيطة) السُرَّة.
يكون التمزق عادةً في القطعة الرحمية السفلية، أماميًا ومنخفضًا. يتم توسيع التمزق للسماح باستخراج الجنين.
يجب التحقق من سلامة المثانة، التي قد تتعرض للإصابة في حال التصاقها للغاية بالقطعة الرحمية السفلية (خياطة متصلة في مستوى واحد أو مستويين والقثطرة لمدة 7 أيام على الأقل).
يجب محاولة الإصلاح متى أمكن. قبل خياطة عضلة الرحم، يتم تهذيب الحواف الممزقة والمرضوضة.
في حالة الإصابة بعدوى في الرحم أو تمزق واسع النطاق مع رضوض شديدة حول الجرح أو عدم إمكانية الإصلاح بواسطة الخياطة، يتم إجراء استئصال الرحم دون التام (الجزئي) مع الحفاظ على المبيضين.
مع الأخذ بعين الاعتبار خطورة حدوث تمزق الرحم مرة أخرى أثناء مرات الحمل اللاحقة، قد يوصى أو يستطب إجراء ربط البوق ثنائي الجانب. يفضل مناقشة ذلك قبل الجراحة. يجب الحصول على موافقة المريضة.
- (أ)مقتبس منPrimary Surgery Vol.1 – Non-Trauma: The surgery of labour. German Society of Tropical Surgery.
http://www.primary-surgery.org/ps/vol1/html/sect0016.html