1.1.5 توصيات عامة
يجب على الطاقم ارتداء معدات الوقاية الشخصية (قفازات، قناع الوجه، ملابس ونظارات واقية) لمنع الإصابة بالعدوى من الدم وسوائل الجسم الأخرى.
يجب توفير بيئة هادئة مطمئنة وأكبر قدر ممكن من الخصوصية للمرأة أثناء الفحوص والولادة. يجب تشجيعها على التحرك بحرية في حال الرغبة وأن يرافقها شخص من اختيارها.
يجب توقع الحاجة لإجراء إنعاش في كل ولادة. يجب توفر المعدات اللازمة في متناول اليد وجاهزة للاستخدام.
2.1.5 تشخيص بدء المخاض
– بدء انقباضات الرحم: آلام نظمية (متواترة) متقطعة مصحوبة بتصلب الرحم، تزداد بشكل تدريجي في الشدة والتكرار.
و
– تغيرات عنق الرحم: قِصر الطول بشكل تدريجي (الإمحاء) والتوسع (الشكل 1.5):
• في الولادة البكرية (البِكرَوية)، يحدث إمحاء عنق الرحم أولا ثم التوسع.
• في الولادة المتكررة، يحدث الإمحاء والتوسع في نفس الوقت.
يجب عدم اعتبار الانقباضات المتكررة غير المصحوبة بتغيرات عنق الرحم كبدء للمخاض. حيث تمثل الانقباضات المتكررة غير الفعالة (غير المصحوبة بتغيرات عنق الرحم) وغير المنتظمة، التي تتوقف بشكل تلقائي ثم قد تبدأ مرة أخرى، مخاضًا كاذبًا. في هذه الحالة، يجب عدم تمزيق الأغشية، وعدم تطبيق أوكسيتوسين.
وبالمثل، يجب عدم اعتبار توسع عنق الرحم المصحوب بانقباضات قليلة أو غير المصحوب بانقباضات كبدء للمخاض. قد يحدث لدى النساء ذوات الولادة المتكررة بشكل خاص توسع عنق الرحم (حتى 5 سم) عند تمام الحمل قبل بدء المخاض.
في حال الشك، في كلتا الحالتين، يتم إعادة الفحص بعد 4 ساعات. في حال عدم حدوث تغيرات عنق الرحم، فإن المخاض لم يبدأ بعد ولا توجد حاجة لإدخال المرأة لغرفة الولادة.
3.1.5 مراحل المخاض
المرحلة الأولى: التوسع ونزول الجنين، وتنقسم إلى طورين
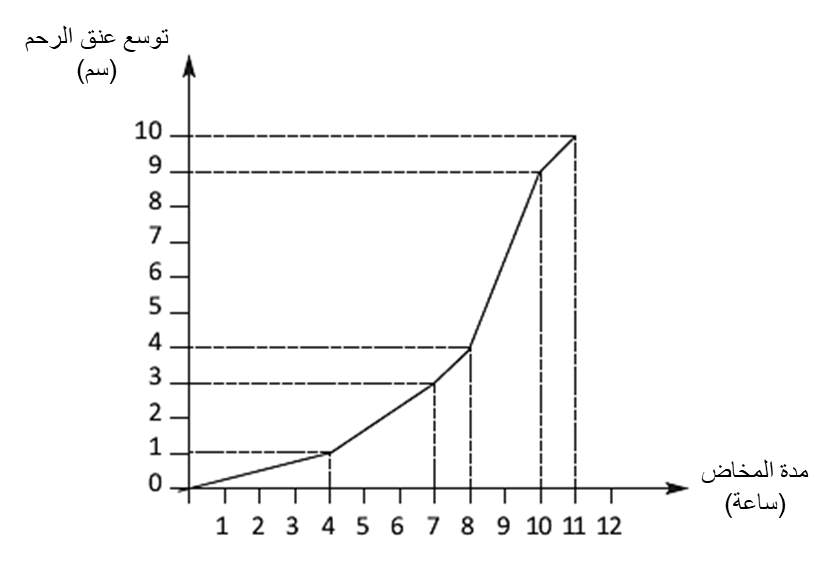
1) الطور الكامن: من بدء المخاض حتى التوسع بمقدار 5 سم تقريبًا. تختلف مدته تبعًا لعدد الولادات السابقة.
2) الطور النشط: من التوسع بمقدار 5 سم تقريبًا حتى التوسع الكامل
[1]Citation 1.World Health Organization. WHO recommendations Intrapartum care for a positive childbirth experience, Geneva, 2018.
http://apps.who.int/iris/bitstream/handle/10665/272447/WHO-RHR-18.12-eng.pdf?ua=1 [Accessed 18 june 2018]
. أثناء هذا الطور، يحدث توسع عنق الرحم بمعدل أسرع من الطور الكامن. يختلف الوقت المستغرق للتوسع تبعًا لعدد الولادات السابقة. كقاعدة، لا يستغرق أكثر من 10 ساعات في الولادة المتكررة و 12 ساعة في الولادة البكرية (البِكرَوية).
الشكل 1.5 - منحنى التوسع في الولادة البكرية (البِكرَوية) (في الولادة المتكررة، يكون المنحنى منزاحًا لليسار)
المرحلة الثانية: ولادة الجنين (إخراج (طرد) الجنين)
تبدأ بعد توسع عنق الرحم بالكامل.
المرحلة الثالثة: خروج (ولادة) المشيمة
انظر الفصل 8.
4.1.5 المرحلة الأولى: التوسع ونزول الجنين
يتم تسجيل المؤشرات التي يتم مراقبتها على مخطط المخاض (بارتوغراف) (القسم2.5).
انقباضات الرحم
– تزداد الانقباضات بشكل تدريجي في الشدة والتكرار: أحيانًا بفاصل 30 دقيقة في بداية المخاض؛ وتصبح أقرب (كل 2-3 دقائق) في نهاية المخاض.
– قد يمتد الانقباض لمدة دقيقة واحدة.
– يجب أن يرتخي الرحم بين الانقباضات.
– يجب مراقبة شكل الرحم لاكتشاف حلقة باندل (الفصل 3، القسم2.3.3).
الحالة العامة للمريضة
– مراقبة نبض القلب، ضغط الدم ودرجة الحرارة كل 4 ساعات أو أكثر تواترًا لدى وجود حالة غير طبيعية (شذوذ).
– الطلب من المريضة القيام بإفراغ مثانتها بشكل منتظم (مثل كل ساعتين).
– الحفاظ على إمهاء المريضة (توفير الماء أو الشاي).
– تشجيع المرأة على التحرك بحرية أثناء المخاض. حيث يساعد تغيير الوضع والمشي على تخفيف الألم، وتحسين تقدم المخاض، ومساعدة نزول الجنين. كما يمكن أيضًا تخفيف الألم بالتدليك أو الرفادات (الكمادات) الساخنة أو الباردة. يساعد دعم القابلة في تدبير الألم.
– يجب تركيب خط وريدي بشكل روتيني في الحالات التالية: كبر حجم الرحم بشكل مفرط (عملقة الجنين، الحمل المتعدد أو مَوَه السَّلَى)، فقر الدم المؤكد وارتفاع ضغط الدم.
نبض قلب الجنين
مراقبة نبض قلب الجنين
استخدام سماعة بينارد أو الدوبلر الجنيني، كل 30 دقيقة أثناء الطور النشط وكل 5 دقائق خلال المرحلة الثانية النشطة، أو كلما أمكن. الإنصات والعدّ لمدة دقيقة واحدة كاملة على الأقل بعد حدوث الانقباض. يقدر نبض قلب الجنين الطبيعي 110-160 نبضة/الدقيقة.
قد يتباطأ نبض قلب الجنين أثناء الانقباض. في حال أصبح طبيعيًا بشكل كامل مرة أخرى بمجرد ارتخاء الرحم، فغالبًا لن تحدث ضائقة جنينية.
في حال كان نبض قلب الجنين المسموع مباشرة بعد نهاية الانقباض غير طبيعي (شاذ) (أقل من 100 نبضة/الدقيقة أو أكثر من 180 نبضة/الدقيقة)، يجب مواصلة مراقبة نبض قلب الجنين خلال الانقباضات الثلاثة التالية لتأكيد الحالة غير الطبيعية (الشذوذ).
تدبير نبض قلب الجنين غير الطبيعي
– في جميع الحالات:
• إدخال خط وريدي.
• مراقبة العلامات الحيوية لدى الأم: نبض القلب، ضغط الدم ودرجة الحرارة.
• التحقق من توتر الرحم. في حال كان مفرط التوتر، يتم البحث عن التطبيق المفرط لأأوكسيتوسين (يجب إيقافه) أو انفصال المشيمة (الفصل 3، القسم2.3).
• فحص لون السائل السلوي (السَّلَى) (السائل الأمنيوسي): السائل السلوي مصطبغ بالعِقْي (براز الجنين) (أخضر اللون) المصحوب بنبض قلب الجنين غير الطبيعي يشير إلى ضائقة جنينية حقيقية.
– في حال كان نبض قلب الجنين أقل من 100 نبضة/دقيقة:
• إيقاف تطبيق أوكسيتوسين في حال استمرار التسريب.
• التحقق من النزف المهبلي: قد يشير النزف إلى انفصال المشيمة أو تمزق الرحم.
• رفع المريضة أو وضعها على جانبها الأيسر، حيث أن استلقاء المريضة على ظهرها قد يجعل الرحم يضغط على الوريد الأجوف السفلي، مما قد يتسبب في تباطؤ نبض قلب الجنين.
• تصحيح نقص ضغط الدم المحتمل بتعويض السوائل (محلول رينغر لاكتات) حتى يصبح ضغط الدم الانقباضي ≥ 90 ملم زئبقي.
• إجراء فحص مهبلي للتحقق من تدَلي الحبل السري.
– في حال كان نبض قلب الجنين أكثر من 180 نبضة/الدقيقة:
تعد العدوى الحموية لدى الأم السبب الأكثر شيوعًا.
• البحث عن سبب العدوى (عدوى الرحم، التهاب الحويضة والكلية، الملاريا، الخ.) وعلاجها.
• علاج الحمى (باراسيتامول).
• في حالة الحمى مجهولة المنشأ، يتم تطبيق المضادات الحيوية كما في تمزق الأغشية المُطوَّل (الفصل 4، القسم 9.4).
في حال استمرار نبض قلب الجنين غير الطبيعي أو تصبغ السائل السلوي (السَّلَى) (السائل الأمنيوسي) بالعِقْي (براز الجنين)، يتم إجراء الولادة سريعًا. في حال توسع عنق الرحم الكامل وتدخل الرأس، يتم إجراء الولادة بالأدوات (الاستخراج بالتخلية (آلة الشفط (الممحجم)) أو استخدام الملقط، تبعًا لمهارة وخبرة القائم بالتوليد)؛ بخلاف ذلك يجب الأخذ بعين الاعتبار إجراء الولادة بالجراحة القيصرية.
التوسع أثناء الطور النشط
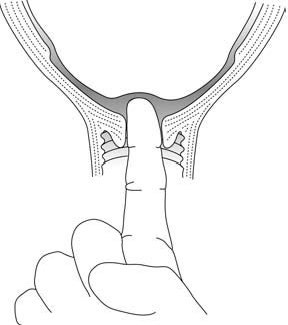
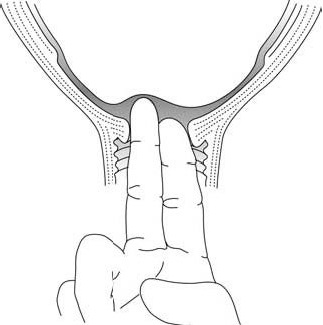
– يجب أن يظل عنق الرحم لينًا وأن يحدث التوسع بشكل تدريجي. يجب التحقق من مقدار التوسع عبر الفحص المهبلي كل 4 ساعات في حال عدم وجود مشكلات محددة (الأشكال 2.5).
– يعد عدم تقدم توسع عنق الرحم بين فحصين مهبليين كعلامة تحذيرية.
– يجب القيام بإجراء في حال عدم حدوث تقدم لمدة 4 ساعات: تمزق الأغشية الاصطناعي، تطبيق أوكسيتوسين، الولادة بالجراحة القيصرية، وذلك تبعًا للظروف.
الأشكال 2.5 – تقدير توسع عنق الرحم
|
|
الكيس السلوي (الأمنيوسي)
– يتكور الكيس السلوي (الأمنيوسي) أثناء الانقباضات وعادةً ما يتمزق بشكل تلقائي بعد حدوث التوسع بمقدار 5 سم أو التوسع الكامل أثناء الولادة. بعد تمزقه مباشرةً، يجب التحقق من نبض قلب الجنين، وفي حال الضرورة إجراء فحص مهبلي للكشف عن أي تدل محتمل للحبل السري (القسم 4.5). بمجرد تمزق الأغشية يجب استخدام قُفازات معقمة لإجراء الفحص المهبلي.
– تسجيل لون السائل السلوي (السَّلَى) (السائل الأمنيوسي): رائق، مصطبغ بالدم، أو مصطبغ بالعِقْي (براز الجنين).
لا يعد الاصطباغ بالعِقْي بمفرده، غير المصحوب بنبض قلب الجنين غير الطبيعي، تشخيصًا للضائقة الجنينية، لكنه يتطلب المراقبة عن قرب، خاصةً إجراء فحص مهبلي كل ساعتين. يجب القيام بإجراء في حال عدم تقدم التوسع بعد ساعتين.
تقدم الجنين
– يتم تقييم نزول الجنين عبر جس البطن (الشعور بجزء من رأس الجنين أعلى الارتفاق العاني) قبل إجراء الفحص المهبلي.
– في كل فحص مهبلي، بجانب التحقق من التوسع، يتم التحقق من المجِيء، ووضع ودرجة نزول الجنين.
– البحث عن العلامات التي تشير إلى تدخل رأس الجنين:
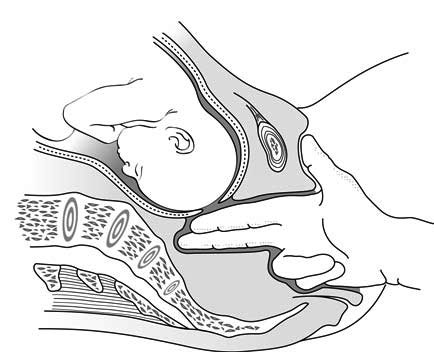
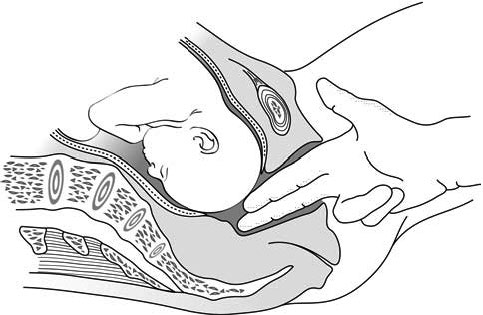
عند الفحص المهبلي، يمنع مجِيء الجنين أصابع القائم بالفحص من الوصول إلى تقعر العجز (الأشكال 3.5أ و 3.5ب). يمكن لوجود الحدبة المصلية الدموية (تورم منتشر حميد في رأس الجنين) أن يؤدي إلى استنتاج خاطئ بحدوث تدخل رأس الجنين.
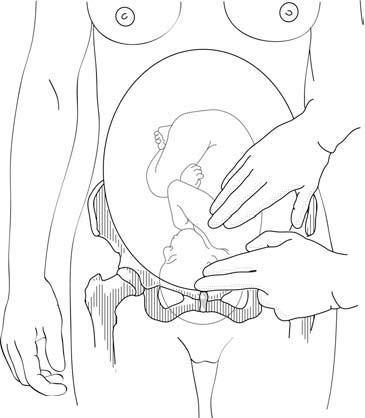
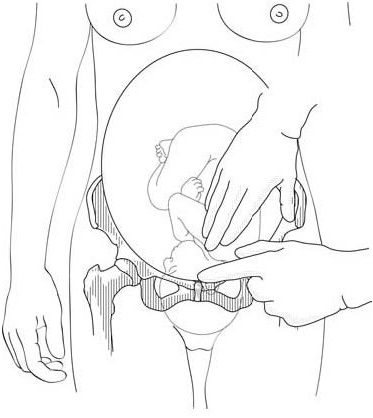
المسافة بين كتف الجنين والحافة العلوية للارتفاق العاني أقل من عرض إصبعين (الأشكال 3.5ج و 3.5د).
الأشكال 3.5 - تشخيص التدخل
|
|
|
|
|
– يتم استخدام النقاط المرجعية على جمجمة الجنين لتحديد موضع الرأس في حوض الأم. من الأسهل تحديد موضع الرأس بعد تمزق الأغشية، وتوسع عنق الرحم بمقدار يتجاوز 5 سم. عندما يكون الرأس منثنيًا بشكل جيد، يكون اليافوخ الأمامي (ماسي (مُعيَّن) الشكل) غير قابل للجس، يكون فقط الدرز السهمي واليافوخ الخلفي (مثلث الشكل) قابلين للجس. يعد اليافوخ الخلفي علامة لقذال الجنين، لذا فإنه يساعد في تحديد وضع الجنين. في معظم الحالات، بمجرد تدخل الرأس، فإن دوران الرأس داخل الحوض يجعل قذال الجنين تحت الارتفاق العاني للأم واليافوخ الخلفي في وضع أمامي للخط الناصف.
5.1.5 المرحلة الثانية: ولادة الجنين (إخراج (طرد) الجنين)
تكون هذه المرحلة غالبًا سريعة في الولادة المتكررة، وأبطأ في الولادة البكرية (البِكرَوية). مع ذلك، فإنها يجب ألا تتجاوز ساعتين في الولادة المتكررة، و3 ساعات في الولادة البكرية (البِكرَوية).
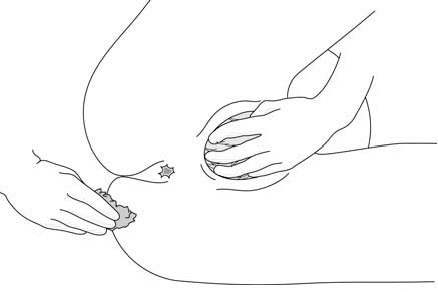
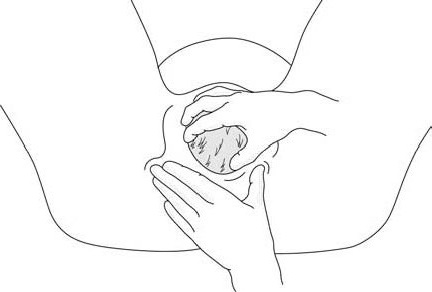
في حال وجود وضعية تقليدية للولادة ولا توجد خطورة معينة لدى الأم أو الطفل، يمكن توليد المرأة وهي مستلقية على ظهرها أو على جانبها الأيسر أو في وضعية القرفصاء (الإقعاء) أو على أطرافها الأربعة (الأشكال 4.5).
الأشكال 4.5- وضعية الولادة
|
|
– غسل المهبل والعجان بماء نظيف.
– يجب إفراغ المثانة، بشكل طبيعي إن أمكن. في حالات احتباس البول فقط، يتم إدخال قثطار بولي باستخدام التقنية المعقمة (قُفازات معقمة، قثطار وحيد الاستعمال معقم).
– في حال تقدم المخاض بشكل جيد وعدم وجود نبض قلب الجنين غير الطبيعي، يتم السماح للمرأة باتباع رغبتها في الدفع. في الحالات الأخرى، يجب توجيه جهد الدفع (الطرد). يجب على المرأة الدفع أثناء انقباض الرحم. يمكن القيام بالدفع إما مع حبس التنفس (بعد شهيق عميق، المزمار مغلق، عضلات البطن والحجاب الحاجز منقبضة، موجه نحو العجان) أو مع الزفير. يجب الحفاظ على جهد الدفع (الطرد) مستمرًا لأطول فترة ممكنة: بشكل عام، الدفع 2-3 مرات لكل انقباض.
– بين الانقباضات، يجب على المرأة الراحة والتنفس بعمق، يجب على القائم بالتوليد مراقبة نبض قلب الجنين بعد كل انقباض.
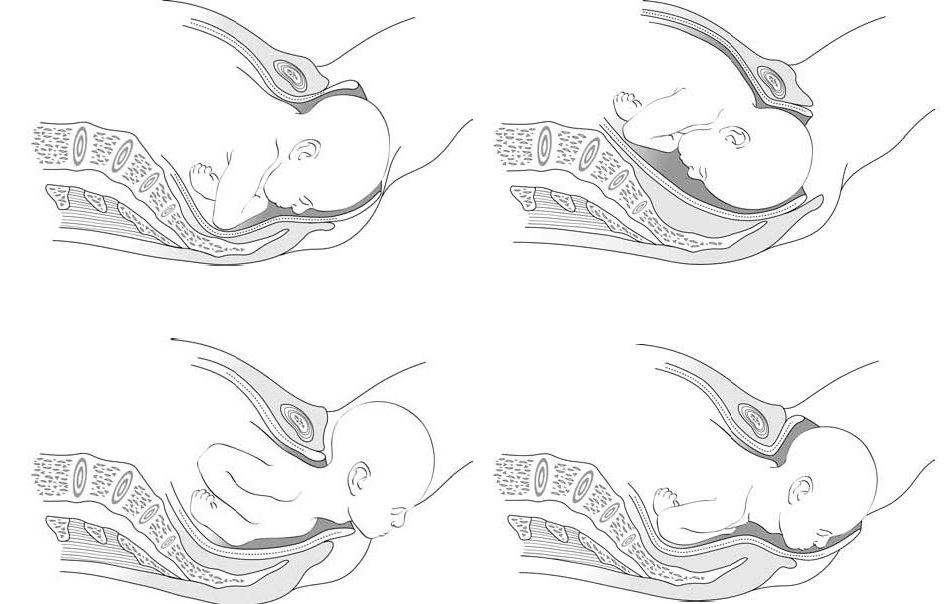
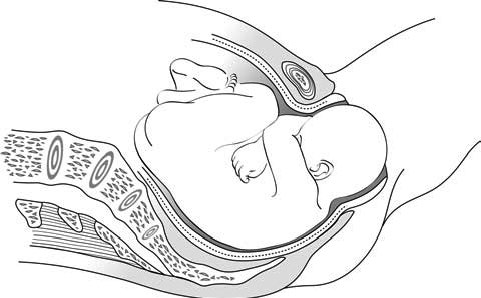
– يبدأ الرأس في توسيع العجان، الذي يصبح أكثر رقة بشكل تدريجي؛ تتمدد فتحة المهبل، وتتباعد الأشفار، ويظهر قذال الجنين. في حالة المجِيء الرأسي، عادةً ما يبرز الرأس بحيث يكون القذال أمامي: يولد الطفل وهو ناظرًا لأسفل، ويتمحور القذال في مواجهة الارتفاق العاني (الأشكال 5.5). وينبسط الرأس بشكل طفيف. يجب على القائم بالتوليد توجيه هذه الحركة ومنع حدوث أي حركة دافعة (طاردة) مفاجئة، باستخدام يد واحدة لدعم القذال. بينما يمكن لليد الأخرى دعم الذقن عبر العجان. يتم تغطية المنطقة الشرجية باستخدام رفادة (كمادة) (الأشكال 6.5).
الأشكال 5.5 - المراحل المختلفة لتوليد الوضعية القذالية الأمامية
الأشكال 6.5 - تقدم توليد الرأس
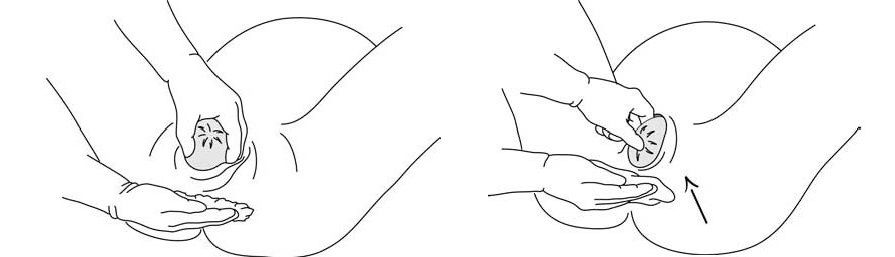
خلال هذه المرحلة النهائية -التي تعد حيوية بالنسبة للقائم بالتوليد- يجب على المرأة إيقاف كافة جهود الدفع (الطرد) والتنفس بعمق. باستخدام يد واحدة، يتحكم القائم بالتوليد في انبساط الرأس وتحريكه بشكل طفيف من جانب لآخر، لتخليص الناشِزات (الحدبات) الجِدارية بشكل تدريجي؛ في حال الضرورة (ليس بشكل روتيني) يمكن رفع الذقن باستخدام اليد الأخرى (الشكل 7.5).
الشكل 7.5 - خفض العجان تحت الذقن
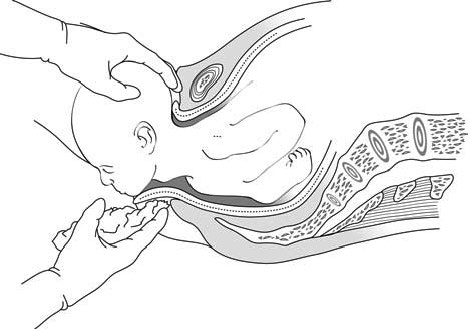
- يتمدد العجان بشدة عند لحظة الولادة، يمكن للتحكم في الدفع (الطرد) أن يساعد في تقليل خطورة حدوث التمزق. لا يستطب إجراء بضع الفرْج (القسم 8.5) بشكل روتيني. في توليد الوضعية القذالية الخلفية (الشكل 8.5)، حيث يتمدد العجان للحد الأقصى، قد يكون بضع الفرْج مفيدًا.
الشكل 8.5 - توليد الوضعية القذالية الخلفية
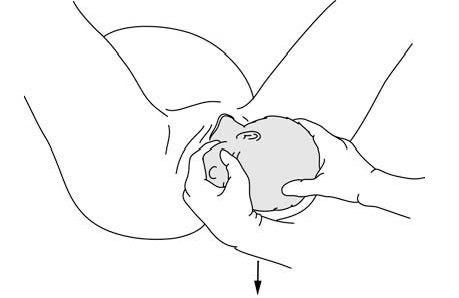
– يدور الرأس، فور توليده، بشكل تلقائي بمقدار 90° على الأقل. يساعد القائم بالتوليد هذه الحركة عبر إمساك الرأس بكلتا اليدين والشد برفق لأسفل لإحضار الكتف الأمامية تحت الارتفاق العاني ثم توليدها، ثم الشد برفق لأعلى لتوليد الكتف الخلفية (الأشكال 9.5).
لتقليل خطورة حدوث تمزق العجان، يتم التحكم في توليد الكتف الخلفية.
الأشكال 9.5 - توليد الكتفين
|

|
– يتم وضع المولود على صدر الأم. لرعاية حديثي الولادة، انظر الفصل 10، القسم 1.10.
6.1.5 تطبيق أوكسيتوسين
يتم تطبيق أوكسيتوسين لدى الأم على الفور، ثم خروج (ولادة) المشيمة (الفصل 8، القسم 2.1.8).
7.1.5 ربط (لقط) الحبل السري
انظر الفصل 10، القسم 1.1.10
- 1.World Health Organization. WHO recommendations Intrapartum care for a positive childbirth experience, Geneva, 2018.
http://apps.who.int/iris/bitstream/handle/10665/272447/WHO-RHR-18.12-eng.pdf?ua=1 [Accessed 18 june 2018]