يحدث الألم نتيجة للعديد من العمليات المرضية. يعبر كل مريض عن ألمه بشكل مختلف وفق خلفيته الثقافية وعمره، الخ. يعد الألم تجربة شخصية، أي أنه يمكن للشخص نفسه فقط أن يُقيم مستوى شعوره بالألم. التقييم المنتظم لشِدّة الألم لا غنى عنه للمعالجة الفعّالة.
العلامات السريرية
تقييم الألم
- الشِدّة: يتم استخدام مقياس شفهي (لفظي) بسيط (SVS) لدى الأطفال بعمر أكبر من 5 سنوات والبالغين، ومقياس نظام ترميز الوجه لحديثي الولادة (NFCS) أو مقياس الوجه، الأطراف، النشاط، البكاء، والترضية (FLACC) لدى الأطفال بعمر أصغر من 5 سنوات (انظر مقاييس تقييم شِدّة الألم).
- النمط: مفاجئ، متقطع، مزمن؛ عند الراحة، ليلًا، عند الحركة، أثناء إجراءات الرعاية، الخ.
- الشكل: حارق، معص (تقلصيّ)، تشنجيّ، ثقل، مُشَعِّع، الخ.
- عوامل تفاقم أو تفريج الألم، الخ.
الفحص السريري
- الفحص السريري للعضو أو المنطقة المصابة بالألم.
- البحث عن علامات محددة لأمراض كامنة (على سبيل المثال ألم العظام أو ألم عظمي مفصلي قد يكون نتيجة لعوز فيتامين ج) وفحص جميع أجهزة الجسم.
- العلامات المُصاحبة (الحمى، فقد الوزن، الخ.).
بناء التشخيص
يساعد توليف المعلومات التي تم جمعها أثناء أخذ التاريخ الطبي والفحص السريري على تشخيص مسببات المرض وتوجيه العلاج. من المهم التمييز بين:
- ألم مُسْتَقْبِلات الأذيّة (الألم): يظهر غالبًا كألم حاد، وعادةً ما تكون العلاقة بين السبب والنتيجة واضحة (على سبيل المثال، الألم الحاد التالي للجراحة، الحروق، الرض (الصدمات)، المغص الكلوي، الخ.). قد يظهر الألم في صور مختلفة، لكن يكون الفحص العصبي طبيعيًا. يعد العلاج منظم على نحو جيد نسبيًا.
- ألم الاعتلال العصبي الناجم عن آفة بالعصب (قَطْع، تمدد، إقفار): يظهر غالبًا كألم مزمن. تحدث نوبات حادة معاودة (متكررة الحدوث) كألم شبيه بالصدمة الكهربية، على خلفية ألم دائم موضعي بشكل أو بآخر كالمذل (التنميل) أو الحرق، كثيرًا ما يكون مصحوبًا باضطراب في الاحساس (فقدان، نقص أو فرط الحس). يرتبط هذا النوع من الألم بالعدوى الفيروسية التي تؤثر مباشرةً على الجهاز العصبي المركزي (الحلأ (الهربس) البسيط، الحلأ النطاقي)، وانضغاط الأعصاب بواسطة الأورام، والآلام التالية للبتر، والشلل السفلي، الخ.
- الألم المختلط (السرطان، فيروس العوز المناعي البشري HIV) الذي يتطلب تدبيره العلاجي نهجًا أوسع نطاقًا.
مقاييس تقييم شِدّة الألم
مقياس التقييم الذاتي - الأطفال بعمر أكبر من 5 سنوات والبالغين
المقياس الشفهي (اللفظي) البسيط (SVS)
| شدة الألم | بدون ألم | ألم خفيف | ألم متوسط | ألم شديد |
|---|---|---|---|---|
| الدرجة | 0 | 1 | 2 | 3 |
| التسجيل | 0 | + | ++ | +++ |
مقياس التقييم بالملاحظة - الأطفال بعمر شهرين إلى 5 سنوات
مقياس الوجه، الأطراف، النشاط، البكاء، والترضية (FLACC)
| العناصر | الدرجة | ||
|---|---|---|---|
| 0 | 1 | 2 | |
| الوجه | لا يُظهر تعبيرًا معينًا أو يبتسم | يُكشّر أو يعبس أحيانًا، منطوٍ، غير مهتم (زاهد) | يعبس بشكل متكرر أو دائم، فكّ ثابت، ذقن مرتعش |
| الأطراف | بوضع طبيعي أو مسترخٍ | مرتبكة، مضطربة، متوترة | تركل، أو شد الساقين |
| النشاط | يرقد بهدوء، الوضع الطبيعي، يتحرك بسهولة | يتلوى، يتحرك للخلف والأمام، متوتر | متقوس، متيبس أو يهتز |
| البكاء | لا يبكي (باليقظة أو النوم) | يتأوه أو يأنّ، يشتكي أحيانًا | يبكي دون انقطاع، يصرخ أو ينشج، يشتكي باستمرار |
| الترضية | مسرور، مسترخٍ | يطمئن باللمس، العناق أو التحدث إليه أحيانًا، يمكن إلهاؤه | يصعب ترضيته أو إراحته |
يتم إعطاء درجة بين 0 و2 لكل عنصر، الدرجة النهائية تتراوح بين 0 و10.
0-3: ألم خفيف، 4-7: ألم متوسط، 7-10: ألم شديد.
مقياس التقييم بالملاحظة - الأطفال بعمر أصغر من شهرين
مقياس نظام ترميز الوجه لحديثي الولادة (NFCS)
العناصر | الدرجة | 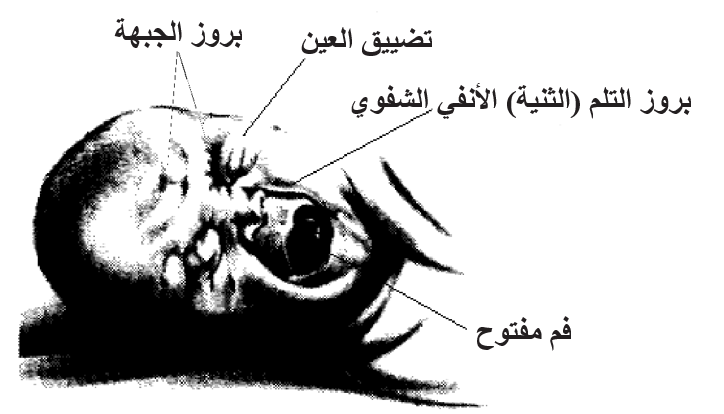
| |
| 0 | 1 | ||
| بروز الوجه | لا | نعم | |
| تضييق العين | لا | نعم | |
| بروز التلم (الثنية) الأنفي الشفوي | لا | نعم | |
| فم مفتوح | لا | نعم | |
الدرجة من 2 أو أكثر تُشير إلى ألم مهم، يتطلب علاج بمُسكنات الألم.
العلاج
يعتمد العلاج على نوع وشِدّة الألم. قد يكون العلاج لمُسببات المرض وللأعراض كليهما في حال تحديد سبب قابل للعلاج. يتم علاج الأعراض فقط في الحالات الأخرى (عدم العثور على سبب، أو مرض غير قابل للعلاج).
ألم مُسْتَقْبِلات الأذيّة (الألم)
تُصنف منظمة الصحة العالمية مُسكنات الألم المُستخدمة لهذا النوع من الألم إلى ثلاثة مستويات:
- المستوى 1: مُسكنات الألم غير الأفيونية مثل باراسيتامول ومضادات الالتهاب اللاستيرويدية.
- المستوى 2: المُسكنات الأفيونية الضعيفة مثل كودايين وترامادول. يُوصى بالمشاركة الدوائية مع دواء أو دواءين من مسكنات الألم بالمستوى 1.
- المستوى 3: المُسكنات الأفيونية القوية، على رأسها مورفين. يُوصى بالمشاركة الدوائية مع دواء أو دواءين من مسكنات الألم بالمستوى 1.
يعتمد علاج الألم على عدة مفاهيم أساسية:
- يُمكن علاج الألم بشكل صحيح فقط في حال تقييمه بشكل صحيح. الشخص الوحيد الذي يُمكنه تقييم شِدّة الألم هو المريض نفسه. يعد استخدام مقاييس تقييم شدة الألم أمرًا بالغ القيمة.
- يجب تسجيل ملاحظات تقييم شدة الألم في ملف المريض بنفس الكيفية مثل العلامات الحيوية الأخرى.
- يجب أن يتم علاج الألم بأسرع ما يمكن.
- يُوصى بتطبيق مُسكنات الألم مُقدمًا عند اللزوم (على سبيل المثال قبل إجراءات الرعاية المؤلمة).
- يجب وصف وتطبيق مُسكنات الألم بشكل منهجي في أوقات محددة (وليس عند الطلب).
- يجب استخدام الأشكال الفموية متى أمكن.
يفضل المشاركة الدوائية بين مُسكنات الألم المختلفة (تسكين الألم متعدد الأنماط).
يجب البدء بأحد مُسكنات الألم من المستوى المُفترض أنه الأكثر فعالية: على سبيل المثال، في حالة الكسر بعظمة الفخذ، يتم البدء بمُسكن للألم من المستوى 3.
لا يعتمد العلاج والجرعة المختارة على تقييم شِدّة الألم فقط، بل يعتمد أيضًا على استجابة المريض التي قد تختلف بشكل كبير من شخص إلى آخر.
علاج الألم الحاد
| الألم الخفيف | باراسيتامول +/- مضادات التهاب لاستيرويدي |
| الألم المتوسط | باراسيتامول +/- مضادات التهاب لاستيرويدي + ترامادول أو كودايين |
| الألم الشديد | باراسيتامول +/- مضادات التهاب لاستيرويدي + مورفين |
| مُسكنات الألم | الأطفال | البالغون (باستثناء النساء الحوامل/المُرضعات) | ملاحظات |
|---|---|---|---|---|
المستوى 1
| باراسيتامول الفموي | بعمر أقل من شهر واحد: 10 ملغ/ كغ كل 6-8 ساعات (الجرعة القصوى 40 ملغ/ كغ في اليوم) بعمر شهر واحد فأكبر: 15 ملغ/ كغ كل 6-8 ساعات (الجرعة القصوى 60 ملغ/ كغ في اليوم) | 1 غ كل 6-8 ساعات (الجرعة القصوى 4 غ في اليوم) | فعالية باراسيتامول الوريدي ليست أعلى من فعالية باراسيتامول الفموي، لذلك يجب الاقتصار في العلاج الوريدي فقط على الحالات التي لا يمكن فيها إعطاء الدواء عن طريق الفم |
باراسيتامول الوريدي | بعمر أقل من شهر واحد: 7.5 ملغ/ كغ كل 6 ساعات (الجرعة القصوى 30 ملغ/ كغ في اليوم) - بعمر شهر فأكبر وبوزن أقل من 10 كغ: 10 ملغ/ كغ كل 6 ساعات (الجرعة القصوى 30 ملغ/ كغ في اليوم) بوزن 10كغ فأكثر: 15 ملغ/ كغ كل 6 ساعات (الجرعة القصوى 60 ملغ/ كغ في اليوم) | بوزن 50 كغ فأقل: 15 ملغ/كغ كل 6 ساعات (الجرعة القصوى 60 ملغ/كغ في اليوم) بوزن 50 كغ فأكثر: 1 غ كل 6 ساعات (الجرعة القصوى 4 غ في اليوم) | ||
حمض أستيل ساليسيليك (أسبرين) الفموي | – | 300 ملغ إلى 1 غ كل 4-6 ساعات (الجرعة القصوى 4 غ في اليوم) | يجب تجنبه لدى لأطفال بعمر أصغر من 16 سنة. | |
ديكلوفيناك الحقن العضلي | – | 75 ملغ مرة واحدة في اليوم | يجب أن يستمر العلاج لأقصر وقت ممكن. يجب احترام موانع الاستعمال. | |
إيبوبروفين الفموي | بعمر أكبر من 3 أشهر: 5-10 ملغ/ كغ كل 6-8 ساعات (الجرعة القصوى 30 ملغ/ كغ في اليوم) بعمر أكبر من 12 سنة: كالبالغين | 200-400 ملغ كل 6-8 ساعات (الجرعة القصوى 1200 ملغ في اليوم) | ||
المستوي 2 | كودايين الفموي | بعمر أكبر من 12 سنة: 30-60 ملغ كل 4-6 ساعات (الجرعة القصوى 240 ملغ في اليوم) | 30-60 ملغ كل 4-6 ساعات (الجرعة القصوى 240 ملغ في اليوم) | يجب إضافة مُليّن في حال استمرار العلاج لفترة > 48 ساعة. |
ترامادول الفموي | بعمر أكبر من 12 سنة: 50-100 ملغ كل 4-6 ساعات (الجرعة القصوى 400 ملغ في اليوم) | 50-100 ملغ كل 4-6 ساعات (الجرعة القصوى 400 ملغ في اليوم) | 25-50 ملغ كل 12 ساعة لدى المرضى المسنين ومرضى القصور الكلوي أو الكبدي الشديدين. | |
ترامادول الحقن العضلي، الحقن الوريدي البطيء أو التسريب | بعمر أكبر من 12 سنة: 50-100 ملغ كل 4-6 ساعات (الجرعة القصوى 600 ملغ في اليوم) | 50-100 ملغ كل 4-6 ساعات (الجرعة القصوى 600 ملغ في اليوم) | ||
المستوي 3
| مورفين الفموي، ذو الإطلاق السريع | بعمر أكبر من 6 أشهر:0.15 ملغ/ كغ كل 4 ساعات، يتم تعديل الجرعة تبعًا لشِدّة الألم | 10 ملغ كل 4 ساعات، يتم تعديل الجرعة تبعًا لشِدّة الألم |
|
مورفين الفموي، ذو الإطلاق المستديم | يتم تحديد الجرعة اليومية أثناء المعالجة البدئية بمورفين ذو الإطلاق السريع. في حال بدء العلاج مباشرةً باستخدام مورفين ذو الإطلاق المستديم: بعمر أكبر من 6 أشهر: 0.5 ملغ/ كغ كل 12 ساعة، يتم تعديل الجرعة تبعًا لشِدّة الألم | يتم تحديد الجرعة اليومية أثناء المعالجة البدئية بمورفين ذو الإطلاق السريع. في حال بدء العلاج مباشرةً باستخدام مورفين ذو الإطلاق المستديم: 30 ملغ كل 12 ساعة، يتم تعديل الجرعة تبعًا لشِدّة الألم |
| |
مورفين تحت الجلد، الحقن العضلي | بعمر أكبر من6 أشهر: 0.1-0.2 ملغ/ كغ كل 4 ساعات | 0.1-0.2 ملغ/ كغ كل 4 ساعات |
| |
مورفين الوريدي | بعمر أكبر من 6 أشهر: 0.1 ملغ/ كغ تطبق على دفعات مجزأة (0.05 ملغ/ كغ كل 10 دقائق) كل 4 ساعات في حال الضرورة | 0.1ملغ/ كغ تطبق على دفعات مجزأة (0.05 ملغ/ كغ كل 10 دقائق) كل 4 ساعات في حال الضرورة |
ملاحظات حول استخدام مورفين ومشتقاته:
- يعد مورفين علاجًا فعّالًا للعديد من أنواع الألم الشديد. يعتمد تأثيره المُسكن على الجرعة. غالبًا ما يتم تضخيم تأثيراته الجانبية التي لا ينبغي أن تكون عقبة تحول دون استخدامه.
- يعد التأثير الجانبي الأكثر خطورة لمورفين الخمود التنفسي، الذي قد يكون مميتًا. ينتج هذا التأثير الجانبي عن فرط الجرعة. لذلك، من المهم زيادة الجرعات بشكل تدريجي. يسبق الخمود التنفسي حدوث نعاس، الذي يعد علامة تحذير لمراقبة معدل التنفس.
يجب أن يظل معدل التنفس مساويًا أو أعلى من العتبات (الحدود) المُشار إليها أدناه:
| الأطفال بعمر 1-12 شهر | معدل التنفس ≥ 25 نَفَس/ الدقيقة |
| الأطفال بعمر 1-2 سنة | معدل التنفس ≥ 20 نَفَس/ الدقيقة |
| الأطفال بعمر 2-5 سنوات | معدل التنفس ≥ 15 نَفَس/ الدقيقة |
| الأطفال بعمر أكبر من 5 سنوات والبالغون | معدل التنفس ≥ 10 نَفَس/ الدقيقة |
يجب تحديد الخمود التنفسي وعلاجه بسرعة: التحفيز اللفظي والجسدي للمريض؛ تطبيق الأكسجين؛ الدعم التنفسي (جهاز أمبو والقناع) في حال الضرورة. في حال عدم التحسن، يتم تطبيق نالوكسون (ضاد لمورفين) بجرعة 5 ميكروغرام/ كغ لدى الأطفال و1-3 ميكروغرام/ كغ لدى البالغين، يتم تكرارها كل دقيقة حتى يُصبح معدل التنفس طبيعيًا، وتزول حالة النعاس الزائد.
- دائمًا ما يُسبب مورفين وكودايين الإمساك. يجب وصف مُليِّن في حال استمرت المعالجة الأفيونية لفترة أطول من 48 ساعة. يعد لاكتيولوز الفموي الدواء الأمثل: للأطفال بعمر أصغر من سنة واحدة: 5 مل في اليوم؛ للأطفال بعمر 1-6 سنوات: 5-10 مل في اليوم؛ للأطفال بعمر 7-14 سنة: 10-15 مل في اليوم؛ للبالغين: 15-45 مل في اليوم.
في حال كان براز المريض لينًا، يُفضل استخدام مُليِّن مُنبه (بيزاكوديل الفموي: للأطفال بعمر أكبر من 3 سنوات: 5-10 ملغ مرة واحدة في اليوم؛ للبالغين: 10-15 ملغ مرة واحدة في اليوم). - يعد الغثيان والإقياء شائعين في بداية العلاج.
للأطفال:
أوندانسيترون الفموي: 0.15 ملغ/ كغ (الحد الأقصى 4 ملغ في الجرعة) حتى 3 مرات في اليوم
يجب عدم استخدام ميتوكلوبراميد لدى الأطفال.
للبالغين:
هالوبيريدول الفموي (محلول فموي 2 ملغ/ مل): 1-2 ملغ حتى 6 مرات في اليوم أو ميتوكلوبراميد الفموي: 5-10 ملغ 3 مرات في اليوم بفاصل 6 ساعات على الأقل بين جرعتين
يجب عدم المشاركة الدوائية بين هالوبيريدول وميتوكلوبراميد.
- للألم المزمن في مرحلة متأخرة من المرض (السرطان، الإيدز، الخ)، يعد مورفين الفموي الدواء الأمثل. قد يكون من الضروري زيادة الجرعات بمرور الوقت وفقًا لتقييم شِدَّة الألم. يجب عدم التردد في إعطاء جرعات كافية وفعالة.
- يمتلك مورفين وترامادول وكودايين آليات تأثير متشابهة ويجب عدم المشاركة الدوائية بينهم.
- يجب عدم المشاركة الدوائية بين بوبرينورفين، نالبوفين وبنتازوسين مع مورفين، بيثيدين، ترامادول أو كودايين حيث يمتلكون آليات تأثير تنافسية.
علاج ألم مُسْتَقْبِلات الأذيّة لدى النساء الحوامل والمُرضعات
مُسكنات الألم | الحمل | الإرضاع | ||
|---|---|---|---|---|
0-5 أشهر | من الشهر السادس | |||
المستوى 1 | باراسيتامول | الخيار الأول | الخيار الأول | الخيار الأول |
أسبرين | يجب تجنبه | يمنع استعماله | يجب تجنبه | |
إيبوبروفين | يجب تجنبه | يمنع استعماله | يُمكن استعماله | |
المستوي 2 | كودايين | يُمكن استعماله | قد يظهر الطفل أعراض الامتناع (الانسحاب)، الخمود التنفسي والنعاس في حال التطبيق المستمر لجرعات كبيرة في نهاية الثلث الثالث من الحمل. في هذه الحالة، يجب مراقبة حديث الولادة عن قرب. | يتم تطبيق الدواء بحذر، لفترة قصيرة (2-3 أيام)، بأقل جرعة فعالة. يجب مراقبة الأم والطفل: في حال حدوث نعاس بشكل زائد، يتم إيقاف المعالجة |
ترامادول | يُمكن استعماله | قد يظهر الطفل النعاس عند استعمال الأم لترامادول في نهاية الثلث الثالث من الحمل وأثناء الإرضاع. يتم تطبيق الدواء بحذر، لفترة قصيرة، بأقل جرعة فعالة، ومراقبة الطفل. | ||
المستوي 3 | مورفين | يُمكن استعماله | قد يظهر الطفل أعراض الامتناع (الانسحاب)، الخمود التنفسي والنعاس عند استعمال الأم لمورفين في نهاية الثلث الثالث من الحمل وأثناء الإرضاع. يتم تطبيق الدواء بحذر، ولفترة قصيرة، وبأقل جرعة فعالة مع مراقبة الطفل. | |
ألم الاعتلال العصبي
غالبًا ما تكون مُسكنات الألم شائعة الاستخدام غير فعالة في علاج هذا النوع من الألم.
يعتمد علاج ألم الاعتلال العصبي على المشاركة الدوائية بين اثنين من الأدوية المؤثرة مركزيًا:
أميتريبتيلين الفموي
للبالغين: 25 ملغ مرة واحدة في اليوم عند النوم (الأسبوع الأول)؛ 50 ملغ مرة واحدة في اليوم عند النوم (الأسبوع الثاني)؛ 75 ملغ مرة واحدة في اليوم عند النوم (من الأسبوع الثالث)؛ الجرعة القصوى 150 ملغ في اليوم. يتم إنقاص الجرعة بمقدار النصف لدى المرضى المسنين.
كاربامازيبين الفموي
للبالغين: 200 ملغ مرة واحدة في اليوم عند النوم (الأسبوع الأول)؛ 200 ملغ مرتين في اليوم (الأسبوع الثاني)؛ 200 ملغ 3 مرات في اليوم (من الأسبوع الثالث).
نظرًا لخطورة حدوث تشوهات بالأجنة، يجب استخدام كاربامازيبين لدى النساء في سن الإنجاب فقط عند استعمال مانع حمل فعال (لولب رحمي أو مانع حمل بروجستيروني المفعول عن طريق الحقن). لا ينصح باستخدامه لدى النساء الحوامل.
الألم المختلط
للألم المختلط مع ألم مُسْتَقْبِلات الأذيّة (الألم) الخطير، مثل السرطان أو الإيدز، تتم المشاركة الدوائية لمورفين مع مضادات الاكتئاب ومضادات الصرع.
الألم المزمن
على النقيض من الألم الحاد، فإن العلاج الطبي وحده لا يكون كافيًا دائمًا للسيطرة على الألم المزمن. غالبًا ما يكون من الضروري اتباع نهج متعدد الاختصاصات يتضمن العلاج الطبي والعلاج الطبيعي والمعالجة النفسية والتمريض للسماح بتفريج الألم بشكل جيد وتشجيع التدبير العلاجي الذاتي لدى المريض.
مُسكنات الألم المساعدة
قد تكون المشاركة الدوائية بين أدوية معينة مفيدًا أو حتى ضروريًا في علاج الألم: مضادات التشنج، مُرخيات العضلات، مُزيلات القلق، الكورتيكوستيرويدات، أدوية التخدير الموضعي، الخ.