1.2.1 أهداف المتابعة قبل الولادة
- الفحص والتدبير العلاجي للأمراض: ارتفاع ضغط الدم، فقر الدم، الملاريا، الزهري، عدوى السبيل البولي، عدوى فيروس العوز المناعي البشري، سوء التغذية، عوز الفيتامينات والمغذيات الزهيدة المقدار (الدقيقة)، الخ.
- الفحص والتدبير العلاجي للمضاعفات التوليدية: ندبة في الرحم، المجيء غير الطبيعي، تمزق الأغشية الباكر (المبتسر)، الحمل المتعدد، النزف غير الطبيعي (النزف الرحمي)، الخ.
- الوقاية الروتينية من الكزاز (التيتانوس) لدى الأمهات وحديثي الولادة، فقر الدم، انتقال عدوى فيروس العوز المناعي البشري من الأم إلى الطفل، والملاريا في المناطق المتوطنة، الخ.
- التخطيط للولادة؛ تقديم المشورة؛ التحضير للولادة.
2.2.1 توقيت استشارات ما قبل الولادة
يوصى بأربع استشارات قبل الولادة لحالات الحمل غير المصحوبة بمضاعفات.
في حال عدم قيام الحامل بالمتابعة حتى الشهر السادس أو بعده، يجب محاولة القيام باستشارتين على الأقل قبل الولادة.
الجدول 2.1 – جدول استشارات ما قبل الولادة
قد تكون المتابعة على فترات أكثر تقاربًا ضرورية، تبعًا للمشكلات التي يتم اكتشافها والتاريخ المرضي للحامل (القسم 3.1).
3.2.1 الاستشارة الأولى
أ. أخذ التاريخ الطبي
- الشعور العام حول الحمل (المشاكل/المخاوف).
- السياق الاجتماعي: الوضع العائلي، فحص العنف الجنسي أو عنف الزوج (الشريك الحميم) أو العنف المنزلي، الظروف المعيشية، النشاط المهني، الخ.
- تاريخ (موعد) آخر دورة شهرية.
- تاريخ الولادات والجراحات السابقة:
- عدد مرات الحمل السابقة.
- المضاعفات أثناء الحمل/الولادة السابقة (النزف، العدوى، الخداج (الابتسار) (الولادة قبل تمام الحمل)، الخ).
- الإجهاض (الإجهاضات) التلقائي أو المحرض.
- الأطفال؛ الأحياء والمتوفون.
- الولادة بالجراحة القيصرية (معرفة السبب) أو أي عمليات جراحية أخرى في الرحم.
- الولادة بالأدوات.
- الناسور المثاني المهبلي أو المستقيمي المهبلي.
- التاريخ الطبي والعلاجات الحالية: ارتفاع ضغط الدم، داء السكري، الربو، الصرع، أمراض القلب، عدوى فيروس العوز المناعي البشري، الاضطرابات النفسية، الخ.
- حالة التحصين ضد الكزاز (التيتانوس).
- الشكاوى الحالية: آلام الحوض، الانقباضات، الحمى، الأعراض البولية، النزف المهبلي، الإفرازات المهبلية غير الطبيعية، الخ.
ب. تقدير العمر الحملي وتاريخ (موعد) الولادة
يتم تقدير العمر الحملي بحساب عدد الأسابيع منذ آخر دورة شهرية باستخدام تقويم أو دائرة حساب العمر الحملي.
على سبيل المثال، إذا كانت آخر دورة شهرية في 15 ديسمبر/كانون الأول 2018، وتم فحص المرأة في 27 يناير/كانون الثاني 2019، فإن العمر الحملي المقدر هو 6 أسابيع منذ آخر دورة شهرية.
يجب دومًا التحقق من مطابقة هذا التقدير للفحص السريري (تقدير حجم الرحم) أو الأمواج فوق الصوتية.
يتم تقدير تاريخ (موعد) الولادة بحساب 40 أو 41 أسبوعًا من اليوم الأول لآخر دورة شهرية. على سبيل المثال، إذا كان تاريخ آخر دورة شهرية هو 15 ديسمبر/كانون الأول 2018، سيكون تاريخ الولادة بين 22 و29 سبتمبر/أيلول 2019.
يمكن أيضًا تقدير تاريخ الولادة بحساب 9 أشهر مضافًا إليها 7-14 يوم من اليوم الأول لآخر دورة شهرية.
في حال عدم معرفة المرأة لتاريخ آخر دورة شهرية، يتم تحديد العمر الحملي المقدر وتاريخ الولادة بناءًا على الفحص السريري أو الأمواج فوق الصوتية في حال التوفر
أCitation أ.تتيح الأمواج فوق الصوتية تقدير العمر الحملي بدقة في الثلث الأول من الحمل، بهامش خطأ حوالي 7 أيام. يكون هامش الخطأ أكبر في الثلث الثاني والثلث الأخير من الحمل (حوالي 15 و20 يوم، على الترتيب).
.
ج. الفحص السريري
في جميع الحالات:
- الوزن
- الطول (تحديد النساء اللاتي يقل طولهن عن 1.50 متر)
- ضغط الدم (عند الجلوس والراحة)
- التحقق من ندبة البطن.
- التحقق من فقر الدم، الوذمة، الخ.
- التحقق من أصوات قلب الجنين بعد نهاية الثلث الأول من الحمل.
- تقدير حجم الرحم (يوفر تقديرًا للعمر الحملي):
- خلال الثلث الأول من الحمل، يتم تقدير حجم الرحم بواسطة الفحص باليدين. عند 7 أسابيع يكون الرحم بحجم بيضة الدجاجة، وعند 10 أسابيع يكون بحجم برتقالة، وعند 12 أسبوع يمتد قاع الرحم ليتجاوز الارتفاق العاني.
- من بداية الثلث الثاني من الحمل، يمكن الشعور بالرحم بواسطة جسّ البطن بمفرده، وذلك بقياس ارتفاع قاع الرحم، وهو المسافة بين الحافة العلوية للارتفاق العاني وقاع الرحم (الشكل 1.1).
الشكل 1.1 - قياس ارتفاع قاع الرحم
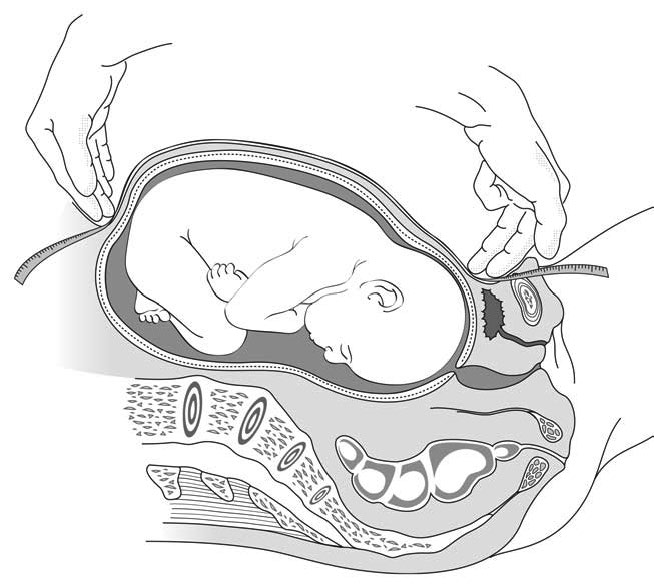
يصبح تقدير العمر الحملي تقريبيًا بشكل متزايد مع تقدم الحمل. كدليل تقريبي:
الجدول 3.1 - ارتفاع قاع الرحم وفقًا للعمر الحملي.
|
ارتفاع قاع الرحم |
الأسابيع منذ آخر دورة شهرية |
|---|---|
|
20 سم |
22-18 أسبوع منذ آخر دورة شهرية. |
|
24 سم |
26-22 أسبوع منذ آخر دورة شهرية. |
|
28 سم |
30-26 أسبوع منذ آخر دورة شهرية. |
|
32 سم |
34-30 أسبوع منذ آخر دورة شهرية. |
|
34 سم |
33 أسبوع منذ آخر دورة شهرية إلى نهاية الحمل. |
ملاحظة: قد يختلف ارتفاع قاع الرحم ونمو الرحم باختلاف الأصل العرقي (الإثني). يتم الاستعانة بالمنحنيات الوطنية من وزارة الصحة في حال توفرها.
في حال وجود داع لذلك فقط:
- فحص الأعضاء التناسلية (مثل البحث عن تشوه، أعراض عدوى منقولة جنسيًا).
- الفحص المهبلي (مثل في حال الشك في تشخيص الحمل).
د. الفحوص المختبرية
الجدول 4.1 - الفحوص الموصي بها
|
الفحوص |
ملاحظات |
|---|---|
|
الزهري |
يجب إجراء فحص الزهري في الاستشارة الأولى، بأقرب وقت ممكن خلال الحمل. |
|
الملاريا |
في المناطق المتوطنة، يجب إجراء الاختبار السريع حتى في حال عدم ظهور أعراض. |
|
عدوى فيروس العوز المناعي البشري |
يجب توفير الاختبار لجميع النساء اللاتي لا يعرفن حالتهن من حيث الإصابة بفيروس العوز المناعي البشري. يتم إجراء الاختبارات السريعة وفقًا للخوارزمية القياسية. لا يمكن إجراء الاختبار دون موافقة المريضة. في حال عدم إجرائه خلال استشارات ما قبل الولادة، يجب إجراء الاختبار عند الولادة. |
|
فقر الدم |
قياس مستوى الهيموغلوبين (HemoCue). |
|
عدوى السبيل البولي |
اختبار البيلة الجرثومية (البكتيرية) عديمة الأعراض (اللاعرضية)، حتى في حال عدم وجود أعراض (اختبار الغميسة (شريط الغمس) البولية). |
هـ. بطاقة الرعاية قبل الولادة
يتم ملء جميع المعلومات ذات الصلة في بطاقة الرعاية قبل الولادة الخاصة بالحامل وذلك لمتابعة تقدم الحمل (الملحق 1).
4.2.1 الاستشارات اللاحقة
أ. أخذ التاريخ الطبي
- شعور الأم بحركة الجنين.
- الشكاوى الحالية: ألم الحوض، الانقباضات، الحمى، الأعراض البولية، النزف المهبلي، الإفرازات المهبلية غير الطبيعية، الخ.
ب. الفحص السريري
يجب أخذ الحذر عند فحص المرأة الحامل المستلقية على ظهرها، حيث يضغط وزن الرحم على الوريد الأجوف السفلي مما يتسبب في شعورها بالإغماء (يسهل علاج ذلك عبر وضع الحامل بحيث تستلقي على جانبها الأيسر).
في جميع الحالات:
- ضغط الدم، الوزن، الوذمة، ارتفاع قاع الرحم.
- أصوات قلب الجنين: يجب أن تكون منتظمة، سريعة (110-160/دقيقة)، وغير متزامنة مع نبض الأم.
- مجيء الجنين (الثلث الأخير من الحمل):
الجسّ
- القُطب الرأسي: مستدير، صلب ومنتظم؛ يجب أن يكون هناك شعورًا بالنهز بين يدي القائم بالفحص؛ منفصل عن بقية الجسم بتفرض الرقبة، حيث يمكن جسّ نتوء الكتف خلفه.
- القُطب الحوضي: لين؛ أكبر حجمًا وأقل انتظامًا من القُطب الرأسي؛ بدون تفرض الرقبة.
أنواع المجيء
- رأسي: يشير القطب الرأسي نحو حوض الأم.
- مقعدي: يكون القُطب الرأسي في قاع الرحم.
- مستعرض: يكون القُطبان عند جانبي الأم.
- استكشاف ظهر الجنين:
يتم الضغط على قاع الرحم لأسفل لثني العمود الفقري للجنين واستكشاف الأسطح الجانبية للرحم. يتم الشعور بالظهر كسطحِ صلب، وبالأطراف كبروزات صغيرة غير منتظمة. يتم وصف ظهر الجنين بالإحالة إلى الجانب الأيمن أو الأيسر للأم.
- في الثلث الأخير من الحمل، يكون تسمع أصوات قلب الجنين في منطقة السرَّة بطول ظهر الجنين، عند مستوى الكتف.
في حال وجود داع لذلك فقط:
- فحص الأعضاء التناسلية (مثل البحث عن أعراض عدوى منقولة جنسيًا).
- الفحص المهبلي (مثل في حال شكوى الأم من تقلصات رحمية معاودة (متكررة)).
مُلاحظة: لا يشير صغر حجم الحوض بCitation ب.يعد حجم الحوض صغيرًا في حال إمكانية الوصول إلى أعلى العجز (الطَنَف) بالأصابع و/أو الشعور بالحواف الجانبية للحوض بكامل طولها. إلى عدم التناسب بين الجنين وحوض الأم، ولا يبرر ترتيب إجراء الولادة بالجراحة القيصرية. بجانب ذلك، قد يحدث عدم التناسب بين حجم الجنين وحوض الأم في حوض ذي مظهر طبيعي. في الممارسة العملية، يمكن تشخيص عدم التناسب بين حجم الجنين وحوض الأم فقط أثناء المخاض.
ج. الفحوص المختبرية
الجدول 5.1 - الفحوص الموصي بها
|
الفحوص |
ملاحظات |
|---|---|
|
عدوى السبيل البولي |
البحث عن البيلة الجرثومية (البكتيرية) عديمة الأعراض (اللاعرضية) في كل استشارة. |
|
الملاريا |
في المناطق المتوطنة، يجب إجراء الاختبار السريع في كل استشارة خلال الثلث الثاني والثلث الأخير من الحمل، ما لم تكن الحامل قد أجرت الاختبار خلال الأسابيع الأربعة السابقة وكانت نتيجة الاختبار إيجابية وتلقت الحامل العلاج بمضادات الملاريا نتيجة لذلك. |
|
عدوى فيروس العوز المناعي البشري |
يجب توفير اختبار جديد في الثلث الأخير من الحمل للحوامل اللاتي أجرين اختبارًا نتيجته سلبية خلال الثلث الأول من الحمل. هناك خطورة متزايدة لحدوث انتقال عدوى فيروس العوز المناعي البشري من الأم إلى الطفل عند حدوث التحويل المصلي أثناء الحمل. |
5.2.1 العلاجات الوقائية
الكزاز (التيتانوس) لدى الأمهات وحديثي الولادة
- يجب على النساء الحوامل اللاتي لم يتم تحصينهن ضد الكزاز (التيتانوس) في الطفولة أو المراهقة تلقي جرعتين على الأقل من لقاح الكزاز
جCitation ج.يفضل استخدام لقاح الكزاز والخناق (Td) (ذيفان الكزاز وذيفان الخناق) أو في حال عدم توفره، لقاح الكزاز (TT) (ذيفان الكزاز).
قبل الولادة:
- يجب تطبيق الجرعة الأولى خلال الاستشارة الأولى.
- يجب تطبيق الجرعة الثانية بعد 4 أسابيع على الأقل من الجرعة الأولى ويفضل قبل أسبوعين على الأقل من تاريخ (موعد) الولادة، وذلك لمضاعفة الاستجابة المناعية لدى الأم، والانتقال اللافاعل للأضداد إلى الرضيع.
- بعد الولادة، يجب استكمال التحصين حتى تلقى 5 جرعات، وفقًا للجدول أدناه. بمجرد تطبيق هذه الجرعات الخمسة، فإنها توفر الحماية مدى الحياة.
الجدول 6.1 - جدول التحصين لدى النساء الحوامل أو النساء في سن الإنجاب
[2]Citation 2.World Health Organization. Field manual for neonatal tetanus elimination. Geneva. 1999.
http://whqlibdoc.who.int/hq/1999/WHO_V&B_99.14.pdf
|
الجرعة |
جدول التحصين |
درجة الحماية |
|---|---|---|
|
لقاح الكزاز 1 |
عند الزيارة الأولى لنظام الرعاية الصحية |
0% |
|
لقاح الكزاز 2 |
4 أسابيع على الاقل بعد لقاح الكزاز 1 |
80% |
|
لقاح الكزاز 3 |
6 شهور على الأقل بعد لقاح الكزاز 2 |
95% |
|
لقاح الكزاز 4 |
سنة واحدة على الأقل بعد لقاح الكزاز 3 |
99% |
|
لقاح الكزاز 5 |
سنة واحدة على الأقل بعد لقاح الكزاز 4 |
99% |
فقر الدم
غياب فقر الدم
في حال عدم وجود علامات سريرية لفقر الدم وكانت مستويات الهيموغلوبين طبيعية:
- يتم تطبيق مكملات الحديد وحمض الفوليك في أقرب وقت ممكن بعد حدوث الحمل واستمرارها طوال الفترة المتبقية من الحمل. يتم تطبيق إما:
سلفات الحديد/حمض الفوليك الفموي
دCitation د.يمكن استخدام أقراص عيار 185 ملغ من سلفات الحديد (60 ملغ من عنصر الحديد) + 400 ميكروغرام من حمض الفوليك بدلًا من أقراص عيار 200 ملغ من سلفات الحديد (65 ملغ من عنصر الحديد) + 400 ميكروغرام من حمض الفوليك.
(أقراص عيار 200 ملغ من سلفات الحديد (65 ملغ من عنصر الحديد) + 400 ميكروغرام من حمض الفوليك): قرص واحد مرة واحدة في اليوم
أو
المغذيات الزهيدة المقدار (الدقيقة) المتعددة الفموي
هCitation ه.في حال استخدام المغذيات الزهيدة المقدار (الدقيقة) المتعددة، يجب التأكد من أن كمية أملاح الحديد (سلفات أو فيومارات الحديد) تكافئ 30 ملغ من عنصر الحديد لكل قرص وأن كمية حمض الفوليك 400 ميكروغرام لكل قرص (تركيبة جامعة الأمم المتحدة/منظمة اليونيسيف/منظمة الصحة العالمية).
(أقراص عيار 93.75 ملغ من سلفات الحديد (30 ملغ من عنصر الحديد) + 400 ميكروغرام من حمض الفوليك + مغذيات أخرى): قرص واحد مرة واحدة في اليوم
ملاحظة: توصي منظمة الصحة العالمية بجرعة 30-60 ملغ من عنصر الحديد بشكل يومي، لكن تفضل جرعة 60 ملغ من عنصر الحديد في اليوم عن جرعة 30 ملغ في اليوم في الظروف التي يكون فيها معدل انتشار فقر الدم لدى النساء الحوامل مرتفعًا (≥ 40%)
وCitation و.وفقًا لمنظمة الصحة العالمية (1993-2005)، يبلغ معدل انتشار فقر الدم لدى النساء الحوامل 57.1% في أفريقيا، 48.2% في جنوب شرق آسيا، 44.2% في منطقة شرق المتوسط، 30.7% في منطقة غرب المحيط الهادي، 25 % في المنطقة الأوروبية، 24.1% في الأمريكتين., [3]Citation 3.World Health Organization. Guideline: Daily iron and folic acid supplementation in pregnant women. Geneva. 2012.
http://apps.who.int/iris/bitstream/10665/77770/1/9789241501996_eng.pdf
.
- في المناطق التي تشيع فيها الإصابة بعدوى الديدان الشصية (المناطق ذات المناخ الدافئ الرطب)، يجب أيضًا تطبيق العلاج بطاردات الديدان بدءًا من الثلث الثاني من الحمل:
ألبيندازول الفموي: 400 ملغ جرعة واحدة (أو ميبندازول الفموي: 100 ملغ مرتين في اليوم لمدة 3 أيام)
- في مناطق توطن الملاريا، يجب أيضًا تطبيق العلاج الوقائي المضاد للملاريا المتقطع أو العلاج الشافي المضاد للملاريا تبعًا لنتائج اختبارات الملاريا (انظر أدناه).
وجود فقر الدم
في حال وجود دليل سريري لفقر الدم (شحوب راحتي اليدين أو الملتحمة أو اللسان)، أو في حال كان مستوى الهيموغلوبين < 11 غ/ديسي ليتر خلال الثلث الأول والثلث الأخير من الحمل أو < 10.5 غ/ديسي ليتر خلال الثلث الثاني من الحمل): انظر الفصل 4، القسم 1.4.
الملاريا
في جميع مناطق سراية (انتقال المرض) الملاريا المنجلية (الناجمة عن المُتصوِّرة المِنجليّة (بلاسموديوم فالسيباروم)) المتوسطة إلى المرتفعة زCitation ز.مناطق "السراية (انتقال المرض) المتوسطة": حيث معدل انتشار الملاريا 11%-50% خلال معظم السنة بين الأطفال بعمر 2-9 سنوات. مناطق "السراية (انتقال المرض) المرتفعة": حيث يتجاوز معدل انتشار الملاريا 50% خلال معظم السنة بين الأطفال بعمر 2-9 سنوات. ، تعتمد الوقاية على:
- استخدام شبكات البعوض (الناموسيات) المعالجة بالمبيدات الحشرية (يجب توفير شبكتين للبعوض)؛
- إجراء اختبار الملاريا في كل استشارة قبل الولادة في الثلث الثاني والثلث الأخير من الحمل.
- في حال كانت نتائج الاختبار إيجابية، بغض النظر عن المنطقة أو مرحلة الحمل:
يتم تطبيق العلاج الشافي (الفصل 4، القسم 1.3.4).
الانتظار لمدة شهر واحد بعد تطبيق العلاج الشافي قبل إجراء اختبار الملاريا مرة أخرى.
- في حال كانت نتائج الاختبار سلبية، يوصى بتطبيق العلاج الوقائي المتقطع في مناطق سراية (انتقال المرض) الملاريا المنجلية (الناجمة عن المُتصوِّرة المِنجليّة (بلاسموديوم فالسيباروم)) المتوسط إلى المرتفعة في إفريقيا:
يتم بدء العلاج الوقائي المتقطع باستخدام سلفادوكسين/ بيريميثامين
[4]Citation 4.WHO policy brief for the implementation of intermittent preventive treatment of malaria in pregnancy using sulfadoxine-pyrimethamine (IPTp-SP). April 2013 (revised January 2014).
http://www.who.int/malaria/publications/atoz/iptp-sp-updated-policy-brief-24jan2014.pdf
في أقرب وقت ممكن في الثلث الثاني من الحمل. الهدف هو تطبيق 3 جرعات على الأقل في الفترة بين الثلث الثاني من الحمل والولادة بفاصل زمني شهر واحد على الأقل بين كل معالجتين. لا يوجد حد أقصى لعدد المعالجات طالما يتم مراعاة الفاصل الزمني لمدة شهر واحد. جرعة سلفادوكسين/ بيريميثامين لكل معالجة هي 3 أقراص جرعة واحدة. يساعد هذا العلاج في تقليل عواقب الملاريا (فقر الدم الأمومي، وزن الولادة المنخفض). يجب عدم تطبيق العلاج المتقطع لدى النساء الحوامل المصابات بعدوى فيروس العوز المناعي البشري اللاتي يتناولن العلاج الوقائي باستخدام كوتريموكسازول.
عدوى السبيل البولي
يجب علاج جميع إصابات عدوى السبيل البولي بما في ذلك البيلة الجرثومية (البكتيرية) عديمة الأعراض (اللاعرضية)
[5]Citation 5.Smaill F, Vazquez JC. Antibiotics for asymptomatic bacteriuria in pregnancy (Review). The Cochrane Library 2007, Issue 4.
http://apps.who.int/rhl/reviews/CD000490.pdf
التي تم الكشف عنها بواسطة اختبار الغميسة (شريط الغمس) البولية (الفصل 4، القسم 3.2.4).
عدوى فيروس العوز المناعي البشري
في حال كانت نتائج الاختبار إيجابية، يجب بدء العلاج بمضادات الفيروسات القهقرية (الفصل 4، القسم 4.4.4).
عوز الفيتامينات والمغذيات الزهيدة المقدار (الدقيقة)
- الكالسيوم
يوصى بتطبيق المكملات لدى
[6]Citation 6.World Health Organization. WHO recommendations on antenatal care for positive pregnancy experience. 2016.
https://apps.who.int/iris/bitstream/handle/10665/250796/9789241549912eng.pdf;jsessionid=011FCED838D9A9884D9D1FC1285B16FB?sequence=1
:
- جميع المراهقات الحوامل (بعمر أصغر من 20 سنة)؛
- جميع النساء الحوامل اللاتي يكون نظامهن الغذائي قليل الكالسيوم و ذوات الخطورة المرتفعة لحدوث ما قبل التسمم الحملي (مقدمات الارتعاج) (سابقة حدوث ما قبل التسمم الحملي (مقدمات الارتعاج)، التسمم الحملي (الارتعاج)، الحمل التوأمي، ارتفاع ضغط الدم المزمن).
يجب بدء المكملات في الاستشارة الأولى واستمرار تطبيقها طوال فترة الحمل:
كربونات الكالسيوم الفموي: قرص واحد عيار 1.25 غ (500 ملغ من عنصر الكالسيوم) 3 مرات في اليوم
يجب الانتظار لمدة ساعتين بين تطبيق الكالسيوم وأملاح الحديد.
- فيتامين د
يعد التعرض للشمس والأطعمة مصادر فيتامين د. يمكن وصف المكملات في حال وجود خطورة حدوث العوز (قلة التعرض لضوء الشمس، اتباع نظام غذائي فقير بفيتامين د):
كولكالسيفيرول (فيتامين د3) أو إيرغوكالسيفيرول (فيتامين د2) الفموي: 000 100 وحدة دولية جرعة واحدة في الشهر 6 أو 7 من الحمل.
- اليود
يزيد عوز اليود أثناء الحمل من خطورة حدوث الإجهاض، الخداج (الابتسار) (الولادة قبل تمام الحمل)، التخلف العقلي والجسدي الشديدين لدى الطفل، ووفيات الولدان والرضع. في مناطق توطن عوز اليود، تعد مكملات اليود ضرورية. يجب اتباع البروتوكول الوطني.
سوء التغذية
- في حال الإصابة بسوء التغذية، يجب إلحاق المرأة الحامل ببرنامج التغذية العلاجية. في حال عدم توفر برنامج التغذية العلاجية، يتم تطبيق المكملات:
- مُحيط منتصف أعلى الذراع 190-230 مم: 2 كيس من بلامبي نات أو ٣ ألواح من BP-100 في اليوم.
- مُحيط منتصف أعلى الذراع < 190 مم: 4 أكياس من بلامبي نات أو 7 ألواح من BP-100 في اليوم.
- في حال عد وجود علامات سوء التغذية، لكن في سياق انعدام الأمن الغذائي، يوصى بتطبيق المكملات الغذائية لجميع النساء الحوامل طوال فترة حملهن.
- في حالة زيادة الوزن أو السمنة، يجب تقديم المشورة حول كيفية تجنب زيادة الوزن المفرطة أثناء الحمل.
|
تنطبق التدابير أعلاه على معظم السياقات. يجب الأخذ بعين الاعتبار الاختبارات والتدابير الوقائية الأخرى في سياق خاص أو المتضمنة في البروتوكول الوطني (مثل اختبار العامل الرَّيسوسِيّ والوقاية من التمنيع الإسوي الرَّيسوسِيّ، فحص سرطان عنق الرحم، الفحص المصلي لالتهاب الكبد ب، فحص السل، الخ.). |
6.2.1 التحضير للولادة
الجلسات الجماعية
يجب تنظيم جلسات جماعية (10-15 امرأة) لتشجيع مشاركة المعلومات بين المريضات، وتعزيز استخدام الخدمات المتاحة، وتناول الموضوعات التالية:
- أهمية المساعدة الماهرة أثناء الولادة.
- الغرض من استشارات ما قبل الولادة.
- اختبارات الفحص، والعلاجات الوقائية الموصى بها أثناء الحمل.
- الوقاية من الحشرات نواقل الأمراض: شبكات البعوض (الناموسيات) المعالجة بالمبيدات الحشرية، الملابس الواقية، بعض طاردات الحشرات، الخ. وفقًا للسياق (مثل الملاريا، حمى الضنك، داء فيروس شيكونغونيا، داء فيروس زيكا).
- علامات الخطر أثناء الحمل والمخاض والولادة، وأهمية اللجوء للرعاية الطبية بشكل سريع.
- استخدام "طقم أدوات الولادة" حCitation ح.طقم أدوات فردي يعطى للنساء اللاتي قد يلدن في المنزل بسبب القدرة المحدودة على الانتقال والسفر (المناطق النائية أو غير الآمنة). يتضمن قطعة قماش بلاستيكي ليتم بسطها على الأرضية، صابون (لتنظيف الأعضاء التناسلية للمرأة، وغسل أيدي القابلة)، خيط ونصل (شفرة) حلاقة لربط وقطع الحبل السري، وفي بعض الحالات قطعة قماش لتجفيف المولود. تبعًا للسياق.
- الغرض من استشارة ما بعد الولادة.
- منع الحمل.
الجلسات الفردية
تعد الجلسات الفردية فرصة لإعادة النظر في الموضوعات التي تمت مناقشتها في الجلسات الجماعية، وتقديم المشورة الملائمة للوضع الطبي والاجتماعي لكل حالة.
يعتمد اختيار الموضوعات على مرحلة الحمل والظروف الخاصة بالمرأة (مثل تعاطي المواد المخدرة، العنف المنزلي، تشوه الأعضاء التناسلية).
في جميع الحالات يجب أن تتضمن الجلسات الفردية خطة ولادة شخصية (انظر أدناه).
خطة الولادة
بمشاركة المريضة، يجب وضع خطة مناسبة لوضعها الطبي والاجتماعي:
- مكان الولادة: مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الأساسية (BEmONC) أو مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الشاملة (CEmONC) تبعًا لمسار الحمل والتاريخ الطبي؛
- أي ترتيبات ضرورية: النقل، الترتيبات العائلية، الخ.
الجدول 7.1 - مرافق الرعاية التوليدية
|
المرفق |
الحد الأدنى لمجموعة الخدمات المتاحة |
|---|---|
|
مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الأساسية (BEmONC) |
|
|
مرفق الرعاية التوليدية ورعاية حديثي الولادة الطارئة الشاملة (CEmONC) |
|
- (أ)تتيح الأمواج فوق الصوتية تقدير العمر الحملي بدقة في الثلث الأول من الحمل، بهامش خطأ حوالي 7 أيام. يكون هامش الخطأ أكبر في الثلث الثاني والثلث الأخير من الحمل (حوالي 15 و20 يوم، على الترتيب).
- (ب)يعد حجم الحوض صغيرًا في حال إمكانية الوصول إلى أعلى العجز (الطَنَف) بالأصابع و/أو الشعور بالحواف الجانبية للحوض بكامل طولها.
- (ج)يفضل استخدام لقاح الكزاز والخناق (Td) (ذيفان الكزاز وذيفان الخناق) أو في حال عدم توفره، لقاح الكزاز (TT) (ذيفان الكزاز).
- (د)يمكن استخدام أقراص عيار 185 ملغ من سلفات الحديد (60 ملغ من عنصر الحديد) + 400 ميكروغرام من حمض الفوليك بدلًا من أقراص عيار 200 ملغ من سلفات الحديد (65 ملغ من عنصر الحديد) + 400 ميكروغرام من حمض الفوليك.
- (ه)في حال استخدام المغذيات الزهيدة المقدار (الدقيقة) المتعددة، يجب التأكد من أن كمية أملاح الحديد (سلفات أو فيومارات الحديد) تكافئ 30 ملغ من عنصر الحديد لكل قرص وأن كمية حمض الفوليك 400 ميكروغرام لكل قرص (تركيبة جامعة الأمم المتحدة/منظمة اليونيسيف/منظمة الصحة العالمية).
- (و)وفقًا لمنظمة الصحة العالمية (1993-2005)، يبلغ معدل انتشار فقر الدم لدى النساء الحوامل 57.1% في أفريقيا، 48.2% في جنوب شرق آسيا، 44.2% في منطقة شرق المتوسط، 30.7% في منطقة غرب المحيط الهادي، 25 % في المنطقة الأوروبية، 24.1% في الأمريكتين.
- (ز)مناطق "السراية (انتقال المرض) المتوسطة": حيث معدل انتشار الملاريا 11%-50% خلال معظم السنة بين الأطفال بعمر 2-9 سنوات. مناطق "السراية (انتقال المرض) المرتفعة": حيث يتجاوز معدل انتشار الملاريا 50% خلال معظم السنة بين الأطفال بعمر 2-9 سنوات.
- (ح)طقم أدوات فردي يعطى للنساء اللاتي قد يلدن في المنزل بسبب القدرة المحدودة على الانتقال والسفر (المناطق النائية أو غير الآمنة). يتضمن قطعة قماش بلاستيكي ليتم بسطها على الأرضية، صابون (لتنظيف الأعضاء التناسلية للمرأة، وغسل أيدي القابلة)، خيط ونصل (شفرة) حلاقة لربط وقطع الحبل السري، وفي بعض الحالات قطعة قماش لتجفيف المولود.
- 1.Centers for Disease Control and Prevention. 2015 Sexually Transmitted Diseases Treatment Guidelines. Syphilis During Pregnancy. 2015.
https://www.cdc.gov/std/tg2015/syphilis-pregnancy.htm [Accessed 28 November 2018] - 2.World Health Organization. Field manual for neonatal tetanus elimination. Geneva. 1999.
http://whqlibdoc.who.int/hq/1999/WHO_V&B_99.14.pdf - 3.World Health Organization. Guideline: Daily iron and folic acid supplementation in pregnant women. Geneva. 2012.
http://apps.who.int/iris/bitstream/10665/77770/1/9789241501996_eng.pdf - 4.WHO policy brief for the implementation of intermittent preventive treatment of malaria in pregnancy using sulfadoxine-pyrimethamine (IPTp-SP). April 2013 (revised January 2014).
http://www.who.int/malaria/publications/atoz/iptp-sp-updated-policy-brief-24jan2014.pdf - 5.Smaill F, Vazquez JC. Antibiotics for asymptomatic bacteriuria in pregnancy (Review). The Cochrane Library 2007, Issue 4.
http://apps.who.int/rhl/reviews/CD000490.pdf - 6.World Health Organization. WHO recommendations on antenatal care for positive pregnancy experience. 2016.
https://apps.who.int/iris/bitstream/handle/10665/250796/9789241549912eng.pdf;jsessionid=011FCED838D9A9884D9D1FC1285B16FB?sequence=1