El síndrome nefrótico (SN) se caracteriza por la presencia de edema, proteinuria masiva, hipoalbuminemia e hiperlipidemia.
El SN primario o idiopático es la forma más frecuente de SN en los niños de un a 10 años. Habitualmente responde a los corticoides.
El SN secundario está relacionado con enfermedades infecciosas (p. ej. glomerulonefritis postinfecciosa, endocarditis, hepatitis B y C, infección por VIH, paludismo, esquistosomiasis). Puede responder al tratamiento de la patología subyacente.
Los niños afectos de SN tienen riesgo de trombosis, infecciones bacterianas graves (por S. pneumoniae en particular) y de desnutrición. En ausencia de tratamiento, un SN puede evolucionar a una insuficiencia renal.
Signos clínicos
- Típicamente, el niño presenta edema blando, indoloro, con fóvea. Su localización varía según la posición y la actividad. Al levantarse, el edema es peri-orbitario o facial. Al estar de pie, se reduce en la cara y aparece en las extremidades inferiores. Si el SN se agrava, el edema puede afectar la espalda o el área genital o generalizarse, con ascitis y efusión pleural.
- Hay que diferenciar este edema del de la desnutrición aguda grave (DAG): en la DAG, el niño presenta edemas bilaterales de los miembros inferiores que no varían con la posición. En los casos severos, el edema progresa hacia arriba, es decir, se extiende a las manos y después a la cara. Generalmente, se asocia a modificaciones típicas de la piel y cabellos (ver Kwashiorkor: Desnutrición aguda grave, Capítulo 1).
- Excluida la DAG, para establecer el diagnóstico clínico de SN primario deben cumplirse los 2 criterios siguientes:
- Presencia de proteinuria masiva,
y - Ausencia de infecciones asociadas: ver Hepatitis B y C y Infección por el VIH (Capítulo 8); Paludismo y Esquistosomiasis (Capítulo 6).
- Presencia de proteinuria masiva,
Laboratorio
- Orina
- Medir la proteinuria mediante una tira reactiva en tres muestras de orina distintas (primera orina de la mañana si es posible). En caso de SN, la proteinuria es igual o mayor a +++ o igual o mayor a 300 mg/dl o 30 g/litro aCitation a.En el SN, la proteinuria se define como la excreción urinaria de proteínas mayor a 50 mg/kg al día en niños. La evaluación cuantitativa de la proteinuria se realiza normalmente en orina de 24 horas. De todas maneras, la medida de la proteinuria mediante tira reactiva es una alternativa cuando el examen no puede realizarse en dichas condiciones. . Si el examen no detecta proteinuria masiva, se excluye el SN.
- En caso de hematuria macroscópica, o microscópica ≥ +, pensar en glomerulonefritis.
- Sangre (si disponible)
- Albúmina plasmática inferior a 30 g/litro e hiperlipidemia.
- Nitrógeno ureico y creatinina habitualmente normales.
- Efectuar todos los tests necesarios para excluir un SN secundario.
Tratamiento
- Hospitalizar al niño para iniciar el tratamiento.
- Los corticoides (prednisolona o prednisona) están indicados en caso de SN primario.
- Antes de iniciar la corticoterapia:
- Tratar todas las infecciones agudas concomitantes como neumonía, peritonitis, septicemia, faringitis o celulitis.
- Excluir una tuberculosis evolutiva y/o de iniciar un tratamiento antituberculoso.
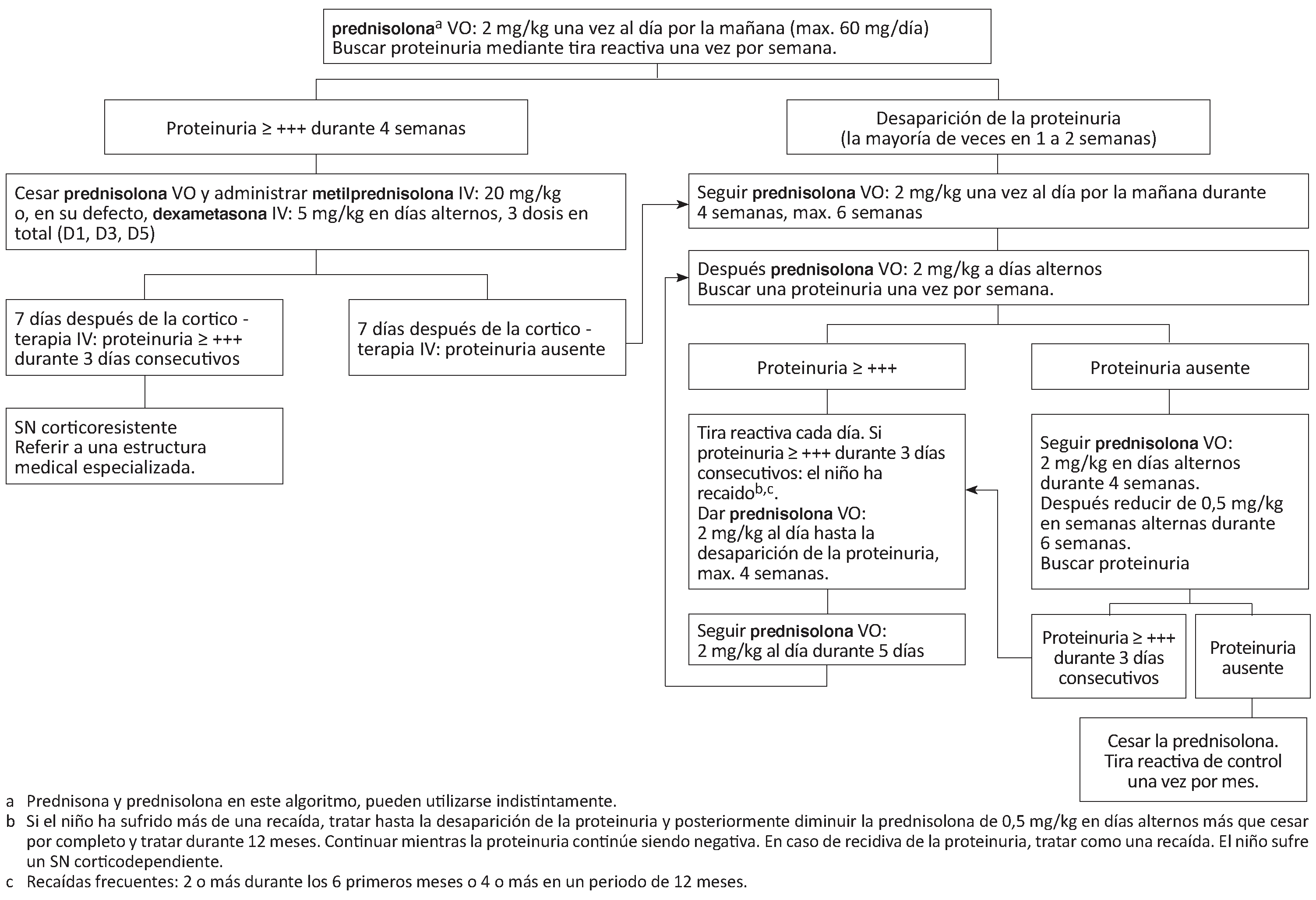
- Corticoterapia
Ver el algoritmo abajo. La duración total del tratamiento inicial es de 2 a 4 meses.
- Nutrición, hidratación, cuidados de enfermería y seguimiento
- Régimen sin sal añadida.
- No hacer restricción hídrica (riesgo de trombosis debido a la hipercoagulabilidad). Si el edema es muy severo, los aportes hídricos pueden restringirse inicialmente (p. ej. 75% del aporte habitual), controlando a un tiempo la diuresis.
- Animar al niño a caminar y jugar para prevenir las trombosis.
- El niño puede salir del hospital cuando está estabilizado. Debe ser revisado al menos cada mes, con mayor frecuencia si está indicado. Pesarlo y controlar la proteinuria en cada visita.
- Pedir a los padres que continúen el régimen sin sal añadida y consultar en caso de fiebre, dolor abdominal, dificultad respiratoria o signos de trombosis.
- Manejo de las infecciones
Tratar las infecciones desde su aparición pero no administrar antibióticos profilácticos de rutina.
- Vacunación
- Niños menores de 5 años: verificar que el niño ha recibido todas las vacunas del PAI incluidas la vacuna contra Haemophilus influenzae tipo B, la vacuna neumocócica conjugada y, en zona endémica, la vacuna conjugada contra el meningococo. Si no, poner a día la vacunación.
- Niños mayores de 5 años: verificar que el niño ha recibido las vacunas contra el tétanos, el sarampión, la vacuna neumocócica conjugada y, en zona endémica, la vacuna conjugada contra el meningococo. Si no, poner a día la vacunación.
Manejo de las complicaciones
- Disminución del volumen intravascular con riesgo de shock a pesar del aspecto edematoso
El niño presenta disminución de la diuresis asociada a uno de los signos siguientes: tiempo de recoloración capilar ≥ 3 segundos, piel marmórea, extremidades frías, presión arterial baja.
Si estos signos están presentes, administrar albúmina humana 5% IV: 1 g/kg. En ausencia de albúmina, administrar Ringer lactato o cloruro de sodio 0,9%: 10 ml/kg en 30 minutos.
En caso de shock, ver Estado de shock, Capítulo 1.
- Dificultad respiratoria debida a un edema severo (raro)
Los diuréticos pueden utlizarse, únicamente en esta situación y solamente en ausencia de signos de disminución del volumen intravascular o después de la corrección de una posible hipovolemia:
furosemida VO: 0,5 mg/kg 2 veces al día
Si el tratamiento no es eficaz, cesar la furosemida. Si la creatinina es normal, cambiar a espironolactona VO: 1 mg/kg 2 veces al día. La dosis puede aumentarse hasta 9 mg/kg al día en caso que persista la ascitis.
Mientras el niño esté con diuréticos, vigilar la aparición de deshidratación, hipocaliemia y trombosis.
Se precisa un manejo especializado (incluyendo exámenes complementarios como biopsia renal, etc.):
- En los niños menores de 1 año o mayores de 10 años,
- En caso de SN corticoresistente,
- En caso de síndrome mixto nefrótico/nefrítico.
En caso de SN corticoresistente, si es imposible referir y como último recurso, intentar retardar la insuficiencia renal utilizando:
enalapril VO: 0,1 a 0,3 mg/kg 2 veces al día (empezar con una dosis pequeña y aumentar progresivamente si es necesario hasta obtener la reducción de la proteinuria). Si es posible, vigilar la aparición de hipercaliemia.
Esta medida es paliativa y el pronóstico del SN corticoresistente es desfavorable en ausencia de manejo especializado.
- (a)En el SN, la proteinuria se define como la excreción urinaria de proteínas mayor a 50 mg/kg al día en niños. La evaluación cuantitativa de la proteinuria se realiza normalmente en orina de 24 horas. De todas maneras, la medida de la proteinuria mediante tira reactiva es una alternativa cuando el examen no puede realizarse en dichas condiciones.